Особенностью пд водителя ритма является наличие фазы
Всю систему кровообращения: системную гемодинамику,обеспечивающую движение крови по всей системе,органное кровообращение –это кровообращение в каком-то регионе,органе и микрогемодинамику, с помощью микроциркуляторного русла. Еще условно делим на область высокого давления(сердце и пути транспорта- аорта,,левая половина сердца и крупные ветви, артерии и артериолы) и область низкого давления (правая половина мердна и вены и далее)
Система органов кровообращения состоит из сердца и кровеносных сосудов (артерий, вен, капилляров), пронизывающих все органы и ткани тела.
Большой круг кровообращения начинается в левом желудочке сердца, откуда выходит крупный магистральный сосуд - аорта, по ходу которой от нее отходят артерии, питающие все органы и ткани организма. Капилляры собираются в венулы, которые, постепенно укрупняясь, образуют вены; самые крупные из них - полые вены, впадающие в правое предсердие. Малый круг кровообращения начинается в правом желудочке сердца, откуда выходят легочные артерии, несущие кровь к легким, где в легочных капиллярах кровь обогащается кислородом. Легочные капилляры собираются в легочные вены, впадающие в левое предсердие.
Благодаря постоянному движению крови в сосудах выполняются основные функции системы кровообращения: 1) транспорт веществ, необходимых для обеспечения специфической деятельности клеток организма;2) доставка к клеткам организма химических веществ, регулирующих их обмен; 3) отвод от клеток продуктов метаболизма;4) гуморальная, т. е. осуществляемая через жидкость, связь органов и тканей между собой; 5) доставка тканям средств защиты;6) удаление вредных веществ из организма;7) обмен тепла в организме.
2.Сердце,его гемодинамическая функция(резервуарная,насосная,значение клапанного аппарата)
Сердце человека – полый мышечный орган. Сплошной вертикальной перегородкой сердце делится на левую и правую половины. Горизонтальная перегородка вместе с вертикальной делит сердце на четыре камеры. Верхние камеры – предсердия, нижние – желудочки.
Стенка сердца состоит из трех слоев. Внутренний слой представлен эндотелиальной оболочкой (эндокард, выстилает внутреннюю поверхность сердца). Средний слой (миокард) состоит из поперечнополосатой мышцы. Наружная поверхность сердца покрыта серозной оболочкой (эпикард), являющейся внутренним листком околосердечной сумки – перикарда. Перикард (сердечная сорочка) окружает сердце, как мешок, и обеспечивает его свободное движение.
Функцией сердца является ритмическое нагнетание в артерии крови, притекающей к нему из вен. Эта функция выполняется благодаря попеременным ритмическим сокращениям и расслаблениям мышечных волокон, образующих стенку предсердий и желудочков. Главные функции сердца – резервуарная и нагнетательная. Сердце нагнетает кровь в сосудистую систему благодаря синхронному сокращению миокарда предсердий и желудочков. Сокращение и расслабление миокарда предсердий и желудочков сопровождается изменением давления в их полостях и артериальных сосудах, обеспечивающим открытие и захлопывание сердечных клапанов, что в свою очередь регулирует движение крови через сердце, его насосную функцию.
Значение клапанного аппарата. Во время диастолы предсердий предсердно-желудочковые клапаны открыты, кровь, поступающая из соответствующих сосудов, заполняет не только их полости, но и желудочки. Во время систолы предсердий желудочки полностью заполняются кровью. При этом исключается возврат крови в полые и легочные вены. Это связано с тем, что в первую очередь сокращается мускулатура предсердий, образующая устья вен. По мере наполнения полостей желудочков кровью створки предсердно-желудочковых клапанов плотно смыкаются и отделяют полость предсердий от желудочков. В результате сокращения сосочковых мышц желудочков в момент их систолы сухожильные нити створок предсердно-желудочковых клапанов натягиваются и не дают им вывернуться в сторону предсердий. К концу систолы желудочков давление в них становится больше давления в аорте и легочном стволе. Это способствует открытию полулунных клапанов аорты и легочного ствола, и кровь из желудочков поступает в соответствующие сосуды.
Таким образом, открытие и закрытие клапанов сердца связано с изменением величины давления в полостях сердца. Значение же клапанного аппарата состоит в том, что он обеспечивает движение крови в полостях сердца в одном направлении.
3.Фазовый анализ кардиоцикла. Изменение давления и объема крови в полостях сердца
Цикл сердечной деятельности включает систолу предсердий,систолу желудочков и общую паузу сердца.Общая пауза-это часть кардиоцикла,когда совпадают по времени диастола желудочков с диастолой предсердий.Весь кардиоцикл при частоте сокращений 75/минуту длится 0,8с.
1.Систола предсердий- 0,1с
Значение:возникающее при этом давление в желудочках обеспечивает дополнительное растяжение миокарда желудочков и последующее усиление их сокращений во время систолы.К началу систолы предсердий вся мускулатура предсердий и желудочков расслаблена,открыты атриовентрикулярные клапаны,закрыты полулунные клапаны,давление в полостях сердца=0.
К концу систолы предсердий давление в ЛП возрастает до 10-12 мм рт ст,в ПП-до 4-8 мм рт ст.
2.Систола желудочков- 0,33 с,она включает
-период напряжения-0,08с (фаза асинхронного сокращения-0,05с и фаза изометрического сокращения- 0,03с)
Фазу асинх.сокращения обеспечивает неодновременное возбуждение мышечных волокон миокарда желудочков.К концу фазы в сокращение вовлечены все мыш.волокна,поэтому давление в желудочках начинает быстро повышаться,закрываются атриовентрикулярные клапаны.
Фаза изометр.сокращения:давление в Ж быстро возрастает,как только давление в ЛЖ окажется больше 70-80мм рт ст,а в ПЖ-больше 10-12 мм рт ст,открываются полулунные клапаны,начинается период изгнания.
-период изгнания крови-0,25 с (фаза быстрого изгнания-0,12с и фаза медленного изгнания 0.13с);
В этот период атриовентр.клапаны закрыты,полулунные открыты. Оба желудочка сокращаются одновременно,выталкивая кровь в аорту и легочный ствол. В период быстрого изганиния давление в ЛЖ-120-130 мм рт ст,в ПЖ-25-30 мм рт ст. В период медл.изгнания давление в Ж начинает падать,т.к. в аорту поступает меньше крови.
3.Общая пауза сердца 0,37с, включает:
-период расслабления желудочков 0,12с(протодиастола-0,04с и фаза изометрического расслабления- 0,08с)
Протодиастола-от начала расслабления мышц желудочков до закрытия полулунных клапанов.Давление в желудочках становится несколько ниже,чем в аорте и ЛС,поэтому полулунные клапаны закр-ся.
Фаза изометр.сокращения:полулунные клапаны уже закрыты, а атриовентрик.еще не открыты.Поскольку расслабление желудочков продолжается,давление в них падает,открываются атриовент.клапаны массой крови,накопившейся во время диастолы в предсердиях.
-период наполнения желудочков кровью-0,25с (фаза быстрого наполнения-0,08с и фаза медленного наполнения-0,17с) обеспечивается несколькими факторами,при этом взаимодействие их ускоряет расширение желудочков.
Важную роль в расслаблении желудочков и расширении их камер играет потенциальная энергия сил упругости сердца.Расправлению желудочков способствуют:скопившаяся в предсердиях кровь,которая сразу проваливается в полости Ж;крови,выталкиваемая П во время их систолы; давление крови в коронарных артериях.
4.Физиологические свойства и особенности сердечной мышцы
Сердечная мышца обладает следующими свойствами:
1. автоматией – способностью сердца ритмически сокращаться под влиянием импульсов, возникающих в нем самом;
2. возбудимостью – способностью сердца приходить в состояние возбуждения под действием раздражителя;
3. проводимостью – способностью сердечной мышцы проводить возбуждение;
4. сократимостью – способностью изменять свою форму и величину под действием раздражителя, а также растягивающей силы или крови.
5.Рефроктерность-невозбудимость при возбуждении.
6.Лабильность-максимальный ритм раздражения, которая живая ткань способна воспроизвести в единицу времени.
7.Свойство экзальтации-повышенная чувствительность возбудимых структур отвечать на слабый подпороговый раздражитель.
Растяжимость — способность увеличивать длину без нарушения структуры под влиянием растягивающей силы. Такой силой является кровь, наполняющая полости сердца во время диастолы. От степени растяжения мышечных волокон сердца в диастолу зависит сила их сокращения в систолу.
Эластичность - способность восстанавливать исходное положение после прекращения действия деформирующей силы. Эластичность сердечной мышцы является полной, т.е. она полностью восстанавливает исходные показатели.
5.Механизмы ритмообразовательной функции синоатриального узла-основного водителя ритма сердца
6.Градиент автоматии,роль атривентрикулярного узла и других отделов проводящей системы сердца
Проводящая система сердца, состоит из синоатриального узла, располагающегося на задней стенке правого предсердия у места впадения полых вен; атриовентрикулярного, или предсердно-желудочкового узла, находящегося в правом предсердии вблизи перегородки между предсердиями и желудочками; предсердно-желудочкового пучка (пучка Гиса), отходящего от атриовентрикулярного узла одним стволом. Пучок Гиса, пройдя через перегородку между предсердиями и желудочками, разветвляется на две ножки, идущие к правому и левому желудочкам. Заканчивается пучок Гиса в толще мышц волокнами Пуркинье.
Синоатриальныи узел является водителем ритма первого порядка. В нем возникают импульсы, которые определяют частоту сокращений сердца. Он генерирует импульсы со средней частотой 70-80 импульсов в 1 мин.
Атриовентрикулярный узел - водитель ритма второго порядка.
Пучок Гиса - водитель ритма третьего порядка.
Волокна Пуркинье — водители ритма четвертого порядка. Частота возбуждения, возникающая в клетках волокон Пуркинье, очень низкая.
Градиент автоматии-это убывание частоты генерации возбуждения в пров системе сердца в направлении от предсердий к верхушке.Наличие градиента автоматии доказал Г.Станниус в опыте с накладыванием лигатур между различными отделами сердца лягушки и последующим подсчетом сокращений различных отделов сердца.
У человека синоатриальный узел (САУ) генерирует ПД с частотой 60-80 в минуту, атриовентрикулярный узел (АВУ) – с частотой 40-50 в мин, клетки системы Гиса – 30-40 в мин, волокна Пуркинье – 10-20 в мин.
7.Потенциал действия типичных(рабочих) кардиомиоцитов,его особенности
В естественных условиях клетки миокарда постоянно находятся в состоянии ритмической активности. В период диастолы мембранный потенциал покоя клеток миокарда стабилен - минус 90 мВ, его величина выше, чем в клетках водителей ритма. В клетках рабочего миокарда (предсердий, желудочков) мембранный потенциал, в интервалах между следующими друг за другом ПД, поддерживается на более или менее постоянном уровне.
Потенциал действия в клетках миокарда возникает под влиянием возбуждения клеток водителей ритма, которое достигает кардиомиоцитов, вызывая деполяризацию их мембран (рисунок 3).
Потенциал действия клеток рабочего миокарда состоит из фазы быстрой деполяризации (0 фаза), начальной быстрой реполяризации (1 фаза), переходящей в фазу медленной реполяризации (фаза плато, или 2 фаза) и фазы быстрой конечной реполяризации (3 фаза) и фазы покоя -- (4фаза).
Фаза быстрой деполяризации создается активацией быстрых потенциалозависимых натриевых каналов, обеспечивающих резкое повышение проницаемости мембраны для ионов натрия, что приводит к возникновению быстрого входящего натриевого тока. Мембранный потенциал уменьшается от минус 90 мВ до плюс 30 мВ, т.е. во время пика происходит изменение знака мембранного потенциала. Амплитуда потенциала действия клеток рабочего миокарда составляет 120 мВ.
При достижении мембранного потенциала плюс 30 мВ инактивируются быстрые натриевые каналы. Деполяризация мембраны вызывает активацию медленных натрий-кальциевых каналов. Поток ионов Са2+ внутрь клетки по этим каналам приводит к развитию плато ПД (фаза 2). В период плато клетка переходит в состояние абсолютной рефрактерности.
Затем происходит активация калиевых каналов. Выходящий из клетки поток ионов К+ обеспечивает быструю реполяризацию мембраны (фаза 3), во время которой медленные натрий-кальциевые каналы закрываются, что ускоряет процесс реполяризации.
Реполяризация мембраны вызывает постепенное закрывание калиевых и реактивацию натриевых каналов. В результате возбудимость миокардиальной клетки восстанавливается -- это период так называемой относительной рефрактерности.
Конечная реполяризация в клетках миокарда обусловлена постепенным уменьшением проницаемости мембраны для кальция и повышением проницаемости для калия. В результате входящий ток кальция уменьшается, а выходящий ток калия возрастает, что обеспечивает быстрое восстановление мембранного потенциала покоя (фаза 4) .
Способность клеток миокарда в течение жизни человека находиться в состоянии непрерывной ритмической активности обеспечивается эффективной работой ионных насосов этих клеток. В период диастолы из клетки выводятся ионы Na+, а в клетку возвращаются ионы К+. Ионы Са2+, проникшие в цитоплазму, поглощаются эндоплазматической сетью.
Ухудшение кровоснабжения миокарда (ишемия) ведет к обеднению запасов АТФ и креатинфосфата в миокардиальных клетках, в результате, работа насосов нарушается, вследствие этого, уменьшается электрическая и механическая активность миокардиальных клеток.
Потенциал действия и сокращение миокарда совпадают во времени. Поступление кальция из наружной среды в клетку создает условия для регуляции силы сокращения миокарда.
Удаление кальция из межклеточного пространства приводит к разобщению процессов возбуждения и сокращения миокарда. Потенциалы действия при этом регистрируются почти в неизменном виде, но сокращения миокарда не происходит. Вещества, блокирующие вход кальция во время генерации потенциала действия, вызывают аналогичный эффект. Вещества, угнетающие кальциевый ток, уменьшают длительность фазы плато и потенциала действия и понижают способность миокарда к сокращению.
При повышении содержания кальция в межклеточной среде и при введении веществ, увеличивающих вход ионов кальция в клетку, сила сердечных сокращений увеличивается.
Соотношения между фазами ПД миокарда и величиной его возбудимости показаны на рисунке 5.
Вследствие деполяризации, мембрана кардиомиоцитов становится абсолютно рефрактерна. Период абсолютной рефрактерности у нее продолжается 0,27 с. В этот период мембрана клетки становится невосприимчивой к действию других раздражителей. Наличие длительной рефрактерной фазы препятствует развитию непрерывного укорочения (тетануса) сердечной мышцы, что привело бы к невозможности осуществления сердцем нагнетательной функции.
Фаза рефрактерности несколько короче длительности ПД миокарда желудочков, который длится около 0,3 с.
Длительность ПД предсердий - 0,1 с, столько же длиться систола предсердий.
Период абсолютной рефрактерности сменяется периодом относительной рефрактерности, во время которого сердечная мышца может ответить сокращением лишь на очень сильные раздражения. Он продолжается 0,03 с.После периода относительной рефрактерности наступает короткий период супернормальной возбудимости, когда сердечная мышца может отвечать сокращением на подпороговые раздражения.
9. Соотношение возбуждения,сокращения и возбудимости в течение кардиоцикла.Экстрасистолы,механизм их образования.
Возбудимость это способность возбудимой ткани под действием раздражителя переходить из состояния покоя в состояние возбуждения. Возбуждение в возбудимых тканях проявляется в виде биоэлектрических процессов и специфической ответной реакции. В сократительных клетках миокарда потенциал действия имеет особенности. Особенностью потенциала действия сократительного миокарда является наличие длительной фазы медленной реполяризации, которая обусловлена входящим током ионов Са ++ . Это приводит к тому, что длительность потенциала действия кардиомиоцитов достигает 250-300 мсек. Напомню, что длительность потенциала действия мышечных волокон скелетных мышц составляет порядка 5 мсек. Между кривой потенциала действия, кривой изменения возбудимости и кривой, отражающей изменение длины мышечного волокна существуют определенные соотношения В отличие от скелетной мышцы, у которой потенциал действия реализуется в течение латентного периода, в сократительном миокарде потенциал действия по времени совпадает с длительностью систолы и большей частью диастолы. Поскольку длительность высоковольтного пика совпадает с длительностью абсолютной рефрактерной фазы, сердце во время систолы и в течение 2/3 диастолы не может отвечать дополнительным возбуждением на какие-либо воздействия. К тому же в заключительной части диастолы возбудимость миокарда существенно снижена. Поэтому миокард в отличие от скелетной мышцы не способен к тетаническому сокращению. Эта особенность миокарда сформировалась в ходе эволюционного развития как приспособительный признак, поскольку основная функция сердца – функция биологического насоса. Эта функция может качественно выполняться только в условиях ритмических одиночных сокращений миокарда.
Если на сердце, находящееся в фазе относительной рефрактерности, нанести сверхпороговое раздражение, то возникнет внеочередное сокращение – экстрасистола. Амплитуда экстрасистолы будет зависеть от того, в какой момент этой фазы нанесено раздражение. Чем оно ближе к концу относительной рефрактерности, тем больше ее величина. После экстрасистолы следует более длительный, чем обычно период покоя сердца. Он называется компенсаторной паузой. Она возникает вследствие того, что очередной потенциал действия, генерирующийся в синоатриальном узле, поступает к мышце сердца в период ее рефрактерности обусловленный экстрасистолой (рис). У человека экстрасистолы возникают вследствие поступлений внеочередных импульсов из эктопических очагов автоматии. Ими могут быть скопления Р-клеток в миокарде предсердий, атриовентрикулярном узле, пучке Гиса, волокнах Пуркинье желудочков. Поэтому выделяют предсердные, атриовентрикулярные и желудочковые экстрасистолы. При предсердных и атриовентрикулярных экстрасистолах возникает неполная компенсаторная пауза, которая немного длительнее обычного сердечного цикла. При желудочковых полная компенсаторная пауза. В последнем случае нарушается и ритм пульса. Экстрасистолы могут возникать у здоровых людей при эмоциональном напряжении, курении, злоупотреблении алкоголем. Но чаще это проявление патологических изменений в проводящей системе.
Мембранная природа автоматии сердца. Водитель ритма. Пейсмекер. Проводимость миокарда. Истинный водитель ритма. Латентный водитель ритма.
Возбудимость клеток проводящей системы и рабочего миокарда имеет ту же биоэлектрическую природу, что и в поперечно-полосатых мышцах. Наличие заряда на мембране здесь также обеспечивается разностью концентраций ионов калия и натрия возле ее внешней и внутренней поверхности и избирательной проницаемостью мембраны для этих ионов. В покое мембрана кардиомиоцитов проницаема для ионов калия и почти непроницаема для ионов натрия. В результате диффузии ионы калия выходят из клетки и создают положительный заряд на ее поверхности. Внутренняя сторона мембраны становится электроотрицательной по отношению к наружной.
В клетках атипического миокарда, обладающих автоматией, мембранный потенциал способен спонтанно уменьшаться до критического уровня, что приводит к генерации потенциала действия. В норме ритм сердечных сокращений задается всего несколькими наиболее возбудимыми клетками синоатриального узла, которые называются истинными водителями ритма, или пейсмекерными клетками. В этих клетках во время диастолы мембранный потенциал, достигнув максимального значения, соответствующего величине потенциала покоя (60—70 мВ), начинает постепенно снижаться. Этот процесс называют медленной спонтанной диастолической деполяризацией. Она продолжается до того момента, когда мембранный потенциал достигает критического уровня (40—50 мВ), после чего возникает потенциал действия.
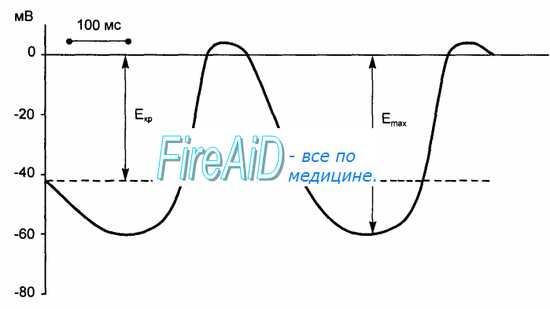
Рис. 9.6. Развитие потенциала действия истинного водителя ритма автоматии сердца. Во время диастолы спонтанная деполяризация уменьшает мембранный потенциал (Еmах) до критического уровня (Еkp) и вызывает потенциал действия.
Частота возбуждения пейсмекерных клеток у человека составляет в покое 70—80 в минуту при амплитуде потенциала действия 70—80 мВ. Во всех остальных клетках проводящей системы потенциал действия в норме возникает под влиянием возбуждения, приходящего из синоатриального узла. Такие клетки называют латентными водителями ритма. Потенциал действия в них возникает раньше, чем их собственная медленная спонтанная диастолическая деполяризация достигает критического уровня. Латентные водители ритма принимают на себя ведущую функцию только при условии разобщения с синоатриальным узлом. Частота спонтанной деполяризации таких клеток у человека составляет 30—40 в минуту (рис. 9.7).
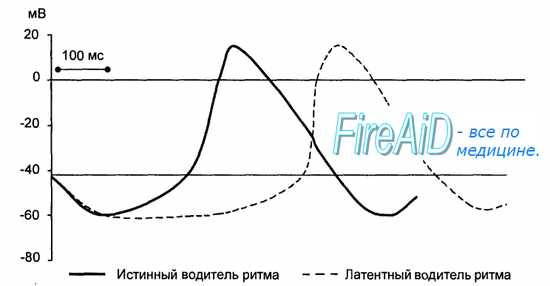
Рис. 9.7. Развитие потенциала действия истинного и латентного водителей ритма автоматии сердца. Скорость медленной диастолической деполяризации истинного водителя ритма больше, чем у латентного.
Спонтанная медленная диастолическая деполяризация обусловлена совокупностью ионных процессов, связанных с функциями плазматических мембран. Среди них ведущую роль играют медленное уменьшение калиевой и повышение натриевой и кальциевой проводимости мембраны во время диастолы, параллельно чему происходит падение активности электрогенного натриевого насоса. К началу диастолы проницаемость мембраны для калия на короткое время повышается, и мембранный потенциал покоя приближается к равновесному калиевому потенциалу, достигая максимального диастолического значения. Затем проницаемость мембраны для калия уменьшается, что и приводит к медленному снижению мембранного потенциала до критического уровня. Одновременное увеличение проницаемости мембраны для натрия и кальция приводит к поступлению этих ионов в клетку, что также способствует возникновению потенциала действия. Снижение активности электрогенного насоса дополнительно уменьшает выход натрия из клетки и, тем самым, облегчает деполяризацию мембраны и возникновение возбуждения.
- Вернуться в оглавление раздела "Физиология человека."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Проводящая система сердца и ее автоматизм
• В норме возбуждение генерируется в синусовом узле. Под действием этих импульсов сердце сокращается с частотой 60-80 в минуту.
• Возбуждение из синусового узла достигает сначала атриовентрикулярного (АВ) узла, затем, спустя непродолжительное время, распространяется по ПГ, его правой и левой ножкам, называемым также правой и левой ножками пучка Тавары, и далее по волокнам Пуркинье, вызывая сокращение миокарда желудочков сердца (систолу желудочков).
• Если генерация возбуждения в синусовом узле нарушается, электрический импульс может генерироваться в АВ-узле или на уровне желудочков. В этом случае сердце сокращается реже, с частотой примерно 40-20 в мин.
Миокард представлен двумя типами мышечной ткани. Один тип - рабочий миокард, другой - специализированный.
Рабочий миокард обеспечивает собственно сокращения сердца, его насосную функцию.
Функции специализированного миокарда:
• обеспечение ритмической автоматической генерации возбуждения (автоматизм);
• проведение этого возбуждения.
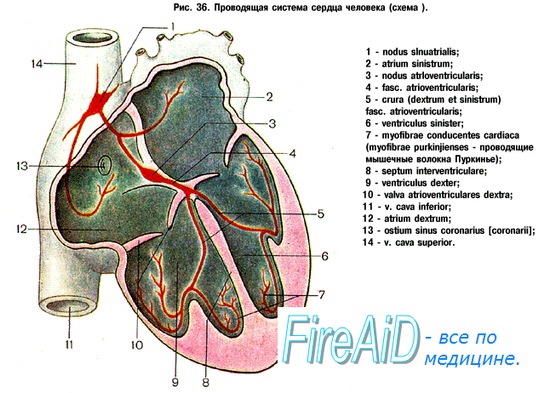
Специализированный миокард состоит из центра автоматизма, генерирующего возбуждение, и проводящей системы. В норме центром автоматизма является синусовый узел. Проводящая система охватывает предсердные проводящие пучки, АВ-узел, ПГ, правую и левую его ножки (или левый и правый пучки Тавары) и волокна Пуркинье.
1. Синусовый узел (узел Кис-Флака)
Синусовый узел располагается в стенке правого предсердия (ПП) между устьем верхней полой вены и ушком ПП, функционирует автономно и является центром автоматизма первого порядка. Возбуждение в норме генерируется в этом узле, и сердце здорового взрослого человека сокращается с частотой примерно 60-80 в минуту.
Возбуждение из синусового узла распространяется, с одной стороны, в левое предсердие (ЛП), с другой - по трем предсердным проводящим пучкам - в АВ-узел.
2. Атриовентрикулярный узел (узел Ашоффа-Тавары)
АВ-узлу присущи две важные функции. Одна из них состоит в задержке поступающего в него импульса возбуждения и дальнейшем проведении. Вторая функция заключается в генерировании возбуждения в случае, если функция автоматизма синусового узла оказывается по тем или иным причинам утраченной.
В этом случае АВ-узел выполняет роль центра автоматизма второго порядка, но сердце под влиянием генерируемых им импульсов сокращается с меньшей частотой, равной примерно 40-60 в минуту.
3. Пучок Гиса
Возбуждение из АВ-узла проводится в ПГ и далее в каудальном направлении. ПГ в норме является единственной мышечной структурой, которая связывает предсердия с желудочками.
Правая и левая ножки пучка Гиса. В стенке желудочков сердца проходят два проводящих пути - ЛНПГ и ПНПГ, или правый и левый пучки Тавары. Вскоре после начала ПГ от него отходит ЛН, которая в свою очередь разветвляется на переднюю и заднюю ветви, а затем ПН.
ЛНПГ (вместе с передней и задней его ветвями) располагается в левом желудочке (ЛЖ), а ПНПГ - в правом желудочке (ПЖ). Обе ножки ПГ следуют разобщенно, но вначале в направлении верхушки сердца, и затем разветвляются на тонкую сеть волокон Пуркинье, расположенную в субэндокардиальном слое желудочковой стенки.
В норме возбуждение, как уже говорилось ранее, генерируется в синусовом узле. Отсюда оно проводится в АВ-узел, ПГ, его левую и правую ножки и, наконец, достигает волокон Пуркинье. Это вызывает сокращение сердца, которое называется систолой.
Если процесс генерирования возбуждения в синусовом (центр автоматизма первого порядка) и АВ-узле нарушается, желудочки сердца все же сохраняют способность генерировать возбуждение за счет так называемых центров автоматизма третьего порядка. В этом случае желудочки сердца сокращаются с частотой, примерно равной только 20-40 в минуту.
Возникает опасность развития острой сердечной недостаточности, связанной с возможностью развития угрожающих жизни аритмий - желудочковой тахикардии, фибрилляции желудочков и асистолии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Распространение сердечного сокращения. Водитель ритма сердца
Пройдя до конечных волокон Пуркинье, импульс распространяется сначала на ближайшие сократительные волокна, а затем — по миокарду желудочков от клетки к клетке. Скорость распространения возбуждения в миокарде 0,3-0,5 м/сек, что составляет 1/6 часть скорости проведения в системе Пуркинье.
Мышца стенки желудочков представляет собой двойную спираль с тонкой фиброзной прослойкой между слоями миокардиальных волокон. Следовательно, возбуждение не может распространяться от внутренних (субэндокардиальных) к наружным (субэпикардиальным) мышечным волокнам прямым кратчайшим путем, а только по ходу спирали. На это также затрачивается 0,03 сек — примерно столько же времени, сколько тратится на распространение возбуждения вдоль всей системы Пуркинье желудочков. Таким образом, полное время проведения сердечного импульса по ножкам А-В пучка до всех без исключения кардиомиоцитов желудочков в норме составляет 0,06 сек.
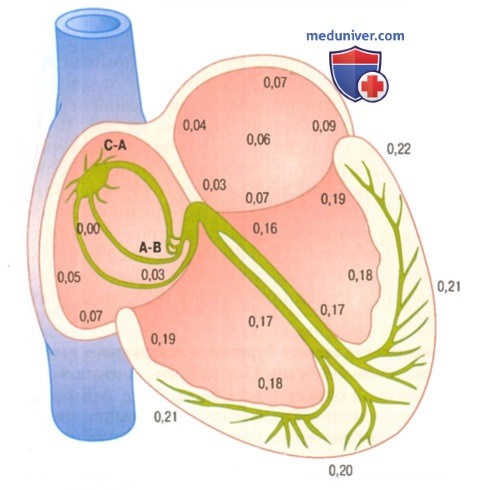
Проведение сердечного импульса по сердцу. Указано время появления импульса в различных участках миокарда (в долях секунды от начала генерации импульса в синоатриальном узле).
Представленный рисунок представляет общую картину распространения сердечного импульса в сердце человека. Числовые значения на рисунке показывают интервал времени (в долях секунды), который проходит от момента возникновения импульса в синусном узле до его появления в определенном участке сердечной мышцы. Обратите внимание, что по предсердиям импульс распространяется с большой скоростью. Затем происходит задержка проведения в области А-В узла (более чем на 0,1 сек), и только после этого импульс появляется в ножках А-В пучка. По волокнам Пуркинье импульс быстро распространяется на всю эндокардиальную поверхность желудочков и, медленно пройдя через толщу миокарда, оказывается на эпикардиальной поверхности желудочков.
Очень важно, чтобы студенты хорошо уяснили направление распространения сердечного импульса в сердце и точное время появления его в каждом отдельно взятом участке миокарда. Детальное знание этого процесса необходимо для понимания электрокардиографического метода.
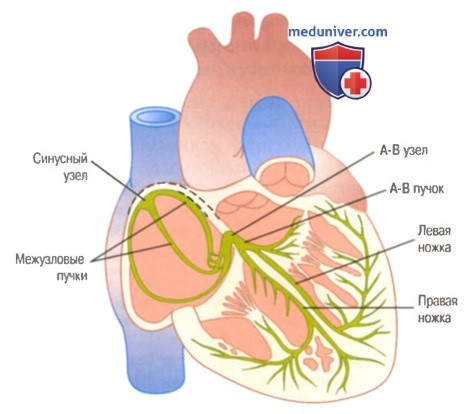
Синусный узел и система Пуркинье. Показаны также А-В узел, предсердные межузловые пучки, ножки А-В пучка.
Водитель ритма сердца
Обсуждая механизмы генерации и проведения сердечного импульса по сердцу, мы отметили, что в норме импульс возникает в синусном узле. Однако в некоторых случаях и другие структуры сердца могут проявить собственную способность к автоматии. Это, прежде всего, касается А-В узла и волокон Пуркинье.
Если клетки А-В узла не получают сигналов извне, они сами могут генерировать импульсы с частотой от 40 до 60 имп/мин. Частота генерации импульсов волокнами Пуркинье еще ниже: от 15 до 40 имп/мин. (Для сравнения напомним, что нормальный синусовый ритм в покое — 70-80 имп/мин.).
Мы вправе задать следующий вопрос: почему синусный узел контролирует ритм сердечных сокращений, а не другие центры автоматии? Дело в том, что клетки синусного узла генерируют потенциалы действия с большей частотой, чем клетки А-В узла или системы Пуркинье. Импульс, возникший в синусном узле, проводится к А-В узлу и волокнам Пуркинье и возбуждает их. Каждый следующий импульс возникает в синусном узле раньше, чем проявится собственная автоматия клеток А-В узла или волокон Пуркинье. Значит, возбуждение всех клеток проводящей системы сердца происходит только под действием импульса, поступившего из синусного узла, поэтому синусный узел контролирует частоту сердечных сокращений и является истинным водителем ритма сердца (или пейсмекером).
3 — быстрая реполяризация. Са 2+в -каналы — временно открывающиеся кальциевые каналы; Са 2+д -каналы — длительно действующие кальциевые каналы; К + -каналы — калиевые каналы.
На этом механизме основана автоматическая активность указанных сердечных клеток. Ионный механизм МДД состоит в том, что на пике каждого ПД после деполяризации возникает калиевый ток, приводящий к запуску процессов реполяризации. Когда калиевый ток и выход ионов калия уменьшаются, мембрана начинает деполяризоваться: открываются медленные натриевые каналы и кальциевые каналы двух типов — временно открывающиеся кальциевые каналы и длительно действующие кальциевые каналы. Кальциевый ток, идущий по временно открывающимся кальциевым каналам, образует МДД, кальциевый ток в длительно действующих кальциевых каналах создает ПД.
Для пейсмекерных клеток характерно:
наличие фазы МДД, которая плавно переходит в фазу быстрой деполяризации;
у ПД пейсмекерных клеток нет плато реполяризации;
МП у пейсмекерных клеток ниже (–55–60 мВ), чем МП сократительных кардиомиоцитов (–90 мВ).
Проводящая система сердца
В правом предсердии в области устьев полых вен расположен синоатриальный (СА) узел (Кис–Фляка) — водитель ритма — пейсмекер I порядка (рисунок 1.5). Частота генерируемых им импульсов составляет 60–80 в мин. От СА-узла отходят три пучка (Бахмана, Венкебаха, Тореля).
Пучок Бахмана идет от синусного узла к миокарду левого предсердия и частично к атриовентрикулярному узлу (АВ узлу).
Пучок Венкебаха соединяет средний отдел СА-узла с АВ-узлом.
Пучок Тореля связывает задний отдел синусного узла с АВ-узлом.
Возбуждение распространяется по миокарду предсердий и достигает атриовентрикулярного АВ-узла (Ашоф-Тавара), расположенного в правом предсердии в области межпредсердной перегородки. Клетки АВ-узла также обладают способностью самовозбуждаться, но в нормальных условиях она не проявляется. Клетки АВ-узла могут начать генерировать потенциалы действия (ПД) и стать водителем ритма сердца, когда к ним не поступают ПД, возникшие в СА-узле. Частота генерируемых импульсов в АВ-узле 40–50 в мин. Это пейсмекер II порядка. У здорового человека в норме импульсы генерирует только СА-узел, которые проводятся по проводящей системе к кардиомиоцитам.

Проводящая система сердца
От АВ-узла начинается пучок Гиса, соединяющий предсердия с желудочками. В желудочках он делится на правую и левую ножки пучка Гиса, это пейсмекер III порядка, который генерирует 30–40 имп/мин.
Конечные разветвления проводящей системы под эндокардом образуют сеть волокон Пуркинье (20 имп/мин).
Следовательно, импульс зарождается в СА-узле, распространяется по сократительному миокарду, проводящей системе и вызывает систолу сердца. Первой сокращается верхушка желудочков, затем основание.
В 19 веке Станниус, используя методику наложения лигатур на различные структуры проводящей системы сердца лягушки, установил степень автоматии разных ее отделов.
I лигатура Станниуса (изолирующая) накладывается на границе между венозным синусом и правым предсердием. После перевязки способность к сокращению остается только у части предсердия, сохранившего связь с венозным синусом, где находится пейсмекер I порядка. Предсердие и желудочек прекращают сокращения, так как не получают импульсов от пейсмекера из венозного синуса.
Читайте также:

