Что такое лямбда признак при беременности
Перевод статьи: "First Trimester Fetal Ultrasound Scan as a Screening and Diagnostic Tool".
С появлением новых технологий ультразвуковое исследование в I триместре беременности кардинально изменилось. Можно отметить удивительный прогресс методов сканирования от "базового", с функцией подтверждения беременности, оценки ее жизнеспособности и локализации, установления гестационного возраста, до более "сложного", с получением дополнительных биометрических и морфологических данных, а также оценки рисков для матери и плода. Эта статья посвящена только вопросам оценки состояния плода без определения рисков для матери.
Биометрия плода
Некоторые ультразвуковые измерения в I триместре обязательны для выполнения. В большинстве случаев гестационный возраст до 15 нед с определенной степенью точности оценивают по показателям бипариетального размера (БПР) и копчико-теменного размера (КТР) (рис. 1). В дальнейшем эту информацию дополнять не будут, а использовать будут в основном для установления задержки внутриутробного развития, при планировании обследования по поводу врожденных аномалий и послеродовых осложнений. УЗИ на сроках между 11 нед 0 дней и 13 нед 6 дней необходимо постоянно сравнивать с данными обследования на сроках между 7 и 10 нед. Таким образом, УЗИ в I триместре должно помочь обнаружить ряд аномалий развития плода, например триплоидию [1].
Воротниковое пространство
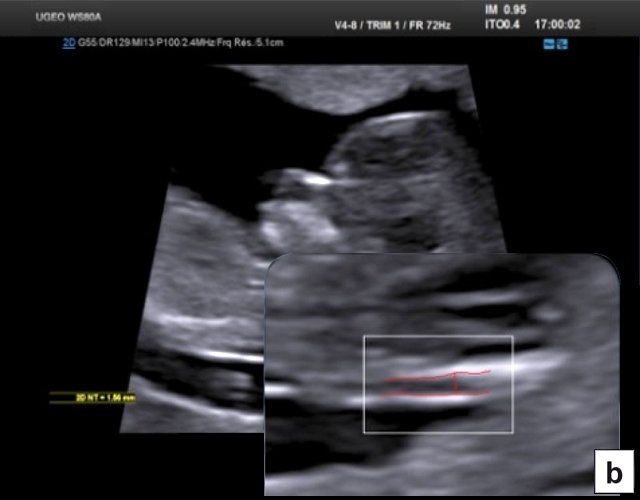
В начале 90-х годов прошлого века в практику был внедрен метод измерения толщины воротникового пространства (ТВП) в I триместре беременности, и к настоящему времени его считают показателем не только анеуплоидии, но и широкого спектра наследственных синдромов и пороков развития [2]. K. Николаидес (K. Nicolaides) с группой исследователей предложили новую модель скрининга на анеуплоидию и установили правила использования этого метода, в частности необходимость применения кривой обучения, проведения аудита, качественного (процедура оценки качества изображений) и количественного (медиана, дельты-ТВП и т.д.). Фонд медицины плода (Fetal Medicine Foundation) стандартизировал предложенный ими клинический протокол и установил правила сертификации для повышения качества медицинской помощи и уменьшения изменчивости результатов данных скрининга [3, 4]. Измерение ТВП можно проводить вручную (рис. 2a) или полуавтоматически (рис. 2b), чтобы результаты измерений были более воспроизводимыми. Кроме того, компания Samsung разработала дополнительный метод измерения показателей ТВП - 5D NT, позволяющий точно выявить срединно-сагиттальную плоскость и улучшить оценки по шкале Германа (Herman score).
Анатомическая оценка
Описанные в литературе величины частоты выявления дефектов в I триместре беременности значительно различаются в зависимости от изученных популяций, методов и периодов [5]. По мере развития методов ультразвуковой диагностики усовершенствовался и анатомический анализ для I триместра беременности. Международное общество по применению УЗИ в акушерстве и гинекологии (International Society of Ultrasound in Obs tetrics and Gynecology - ISUOG) в 2013 г. предложило руководство для клинической практики, предполагающее проведение оценки анатомии плода между 11 нед 0 дней и 13 нед 6 дней беременности (рис. 3) [6].
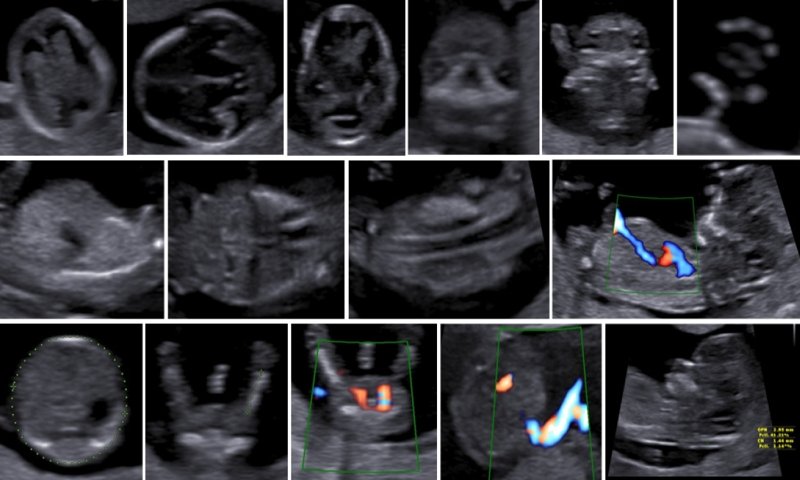
Метод УЗИ позволяет выявлять в I триместре ряд аномалий развития плода:
- Видимые аномалии - анэнцефалия, алобарная голопрозэнцефалия, гастрошизис, омфалоцеле, аномалия предшественника аллантоидного стебелька, гидронефроз и некоторые несовместимые с жизнью остеохондродисплазии.
- Невидимые аномалии мозга, пищеварительной системы, урологические и скелетные аномалии.
- Некоторые аномалии, требующие анализа, - аномалии сердца, лица, конечностей, spina bifida.
Не так давно качество УЗИ в I триместре удалось повысить до уровня, позволяющего при рутинном ультразвуковом скрининге проводить полноценное диагностическое УЗИ. Достижения 3D/4D-методов и автоматизированные технологии измерения обеспечивают дополнительные возможности проведения точной анатомической оценки.
Диагноз хориальности и количества амнионов
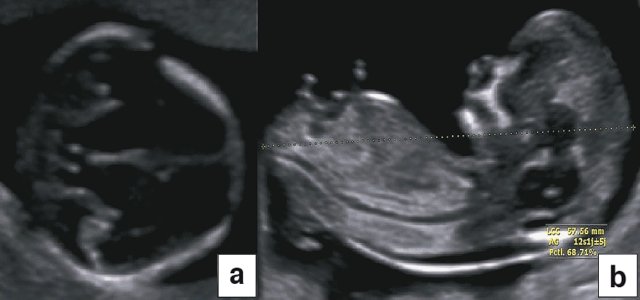
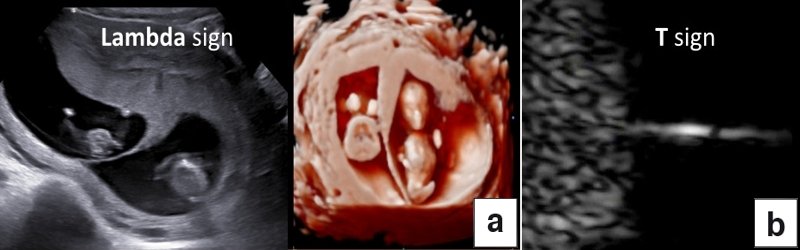
УЗИ при двойне в основном должно выявить хориальность (ди- или монохориальность) и для монохориальных беременностей (моно- или диамниотических) - количество амнионов. При многоплодной беременности эта информация необходима для соответствующего ведения дискордантной мальформации, замедления роста, внутриутробной гибели плода или получения образцов ткани плода. Точность этой диагностики в течение I триместра может достигать 100%, а затем на протяжении беременности она уменьшается [7]. Дихориальность подтверждают выявлением лямбда-признака (рис. 4a). Наоборот, монохориальность диагностируют при отсутствии визуализации лямбда-признака или выявлении T-признака (рис. 4b) в межамниотической мембране, расположенной перпендикулярно хорионической пластине.
Рис. 4. Диагностика хориальности и количества амнионов в I триместре путем оценки лямбда-признака (a) и T-признака (b).
Оценка риска для плода
УЗИ в I триместре также позволяет охарактеризовать несколько рисков для плода, таких как анеуплоидии, врожденные пороки сердца, расщелина позвоночника (spina bifida).
Анеуплоидии
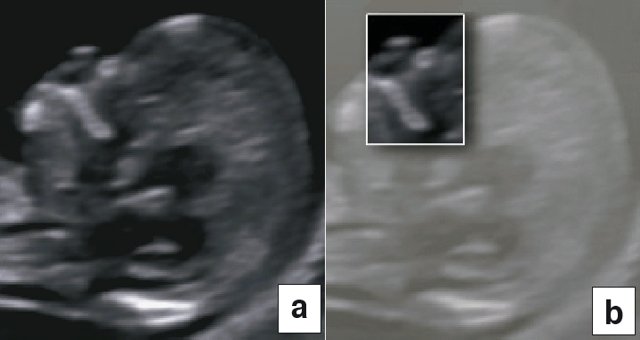
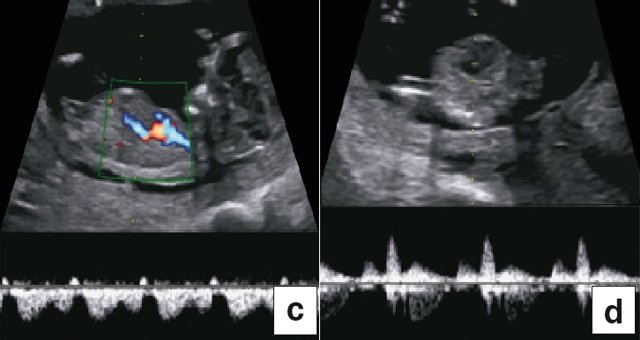
В 90% случаев крупные анеуплоидии у плодов можно обнаружить с помощью комбинированной оценки возраста матери, измерений ТВП и сывороточных маркеров у матери (РАРР-А и свободный бета-ХГЧ) [8]. Результат такого скрининга можно улучшить, исследуя сывороточные маркеры раньше, на сроках от 9 до 10 нед, и проводя УЗИ на 12-й неделе для выявления дополнительных маркеров, таких как носовая кость плода, кровоток в венозном протоке и через трехстворчатый клапан (рис. 5) [9]. Кроме того, выявлять часто встречающиеся хромосомные аномалии у плода позволяет неинвазивное пренатальное тестирование (Non Invasive Prenatal Testing - NIPT).
Рис. 5. Оценка анеуплоидии по ультразвуковым маркерам: толщина воротникового пространства (a), носовая кость (b), венозный проток (c), кровоток через трехстворчатый клапан (d).
Врожденные пороки сердца
В группах с высоким риском развития врожденных пороков сердца (ВПС) эхокардиографию плода можно проводить на ранних сроках. Обычно исследование выполняет специалист, хорошо знакомый с пренатальной диагностикой ВПС. Высокий риск развития ВПС у плода выявляют не только по данным анамнеза пациентки и семейного анамнеза или воздействия токсических факторов, но и по увеличению ТВП и изменению кровотока в венозном протоке и через трехстворчатый клапан [9]. "Подробную" эхокардиографию плода обычно проводят только в группе высокого риска, а проводить "базовую" эхокардиографию в общей популяции в настоящее время не рекомендовано.
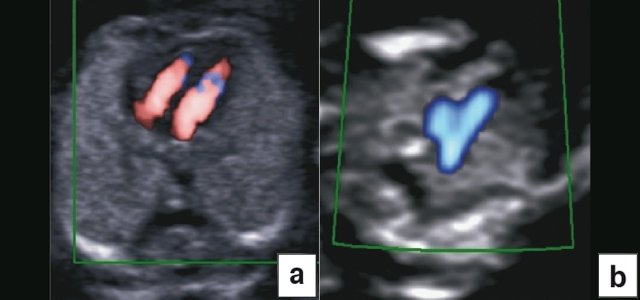
Тем не менее "базовое" УЗИ обычно дополняют исследованием в цветовом энергетическом допплеровском режиме с тщательным анализом для выявления атриовентрикулярного кровотока в четырех камерах сердца (рис. 6a) и в срезе через три сосуда и трахею (рис. 6b). Получив эти срезы, обычно можно успокоить родителей, исключив наличие тяжелых пороков сердца, таких как единственный желудочек, гипоплазия желудочков, полный дефект предсердно-желудочковой перегородки (atrioventricular septal defect - AVSD), атрезия аорты или легочной артерии, а также ряд аномалий расположения артерий.
Рис. 6. Эхокардиография плода на ранних сроках в цветовом энергетическом допплеровском режиме - визуализируются четыре камеры (a) и срез через три сосуда и трахею (b).
Расщепление позвоночника (spina bifida)
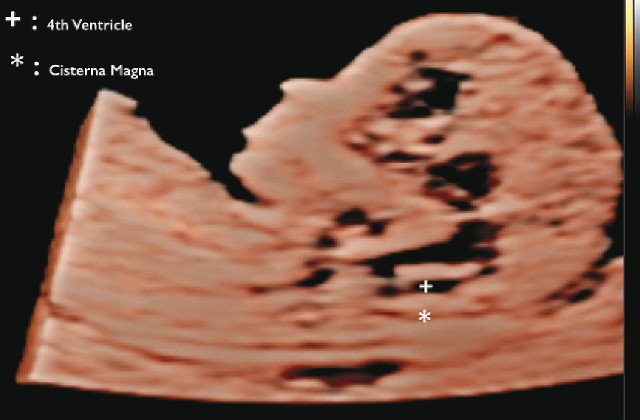
В прошлом лечащие врачи и врачи ультразвуковой диагностики проводили ультразвуковой скрининг для выявления дефектов нервной трубки, главным образом открытого расщепления позвоночника (spina bifida), во II триместре. В последние годы предложены ранние ультразвуковые маркеры на 11-14-й неделе беременности (внутричерепное пространство, использование БПР и соотношения БПР/ПРЖ (поперечный размер живота)), которые позволяют выявить у некоторых плодов высокий риск открытого расщепления позвоночника (рис. 7) 12.
Рис. 7. Внутричерепное пространство при ультразвуковом скрининге по поводу открытого расщепления позвоночника.
I триместр беременности имеет ключевое значение для оценки риска для матери и плода, проведения персонализированных консультаций и последующего наблюдения. Вероятно, методика УЗИ в I триместре будет и далее активно развиваться и совершенствоваться, поскольку имеет для скрининга и диагностики ключевое значение.

Многоплодие — это многоплодная беременность, наступившая при оплодотворении двух и более яйцеклеток либо разделении одной зиготы на несколько частей. В наши дни на 1000 беременностей одним ребёнком приходится 4 многоплодия.
Если женщина ожидает более одного малыша, её беременность относят к группе риска, потому что вынашивание нескольких плодов требует немалых сил и крепкого здоровья. Чем раньше беременная узнает о своем состоянии, тем лучше.

Теории возникновения многоплодной беременности: брильянтовая беременность — рудимент?
Происхождение многоплодной беременности учёными до сих пор не выяснено. Рождение сразу нескольких детенышей характерно для млекопитающих (кошек, собак, грызунов, хищников). У людей такое явление наблюдается крайне редко. И во многих случаях объяснить этот факт можно генетической особенностью, передающейся по наследству. Ведь в парах, где один супруг из двойни, в 7 раз чаще рождаются близнецы.
Существуют также множественные многоплодные роды, когда несколько раз подряд женщина рожает двойню или тройню. Возможно, это специфический рудимент, доставшийся нам от далёких предков. Во времена первобытности смертность была очень высокой, а продолжительность жизни короткой. Женщина оставалась фертильной (способной к зачатию) не более 10-15 лет, если не умирала от болезни или несчастного случая. Природа многоплодием восполняла численность людей.
Есть основания предполагать, что до неолитической революции половая зрелость наступала в 6-7 лет, и в 20 лет женщина умирала естественной смертью от износа организма. Если бы она рожала по одному малышу, то человечество бы вымерло. Новорождённые выживали не все, естественный отбор отсеивал слабых и нежизнеспособных. Но с увеличением продолжительности жизни и получением постоянного источника пищи женщины стали производить на свет одного, но более крепкого детёныша. По сути многоплодие — это такой же рудимент, как ушные мышцы или зубы мудрости.
Истинные причины многоплодной беременности
Многоплодие образуется как на стадии оплодотворения сперматозоидом яйцеклетки, так и в первые недели беременности.
Монозиготные близнецы (в 30% случаев многоплодия)
Они рождаются, если на момент зачатия был оплодотворен один ооцит (яйцеклетка) одним сперматозоидом. Далее зигота начинает делиться, и от того, в какой промежуток времени это случается, зависит формирование и развитие плода.
Во всех случаях рождаются монозиготные близнецы, имеющие одинаковый набор генов. Они всегда только одного пола, и внешне чаще всего неразличимы.
Дизиготные близнецы (70% многоплодия)
Рождаются в результате оплодотворения двух яйцеклеток двумя сперматозоидами. Родившиеся малыши порой настолько непохожи один на одного, что их не всегда принимают за братьев или сестёр. Они имеют примерно 50% общих генов, что характерно для всех родных братьев и сестёр. Такую беременность легче переносить, потому что каждый плод имеет свою хорионическую и амниотическую оболочку. Дети рождаются как однополыми, так и разного пола. Узнать, кто родится, мальчик или девочка, можно здесь .
Разница между монозиготными и дизиготными близнецами определяется признаками конкордантности — вероятности схожих признаков (группы крови, склонности к заболеваниям).

Многие женщины считают, что многоплодная беременность им не грозит, ведь в их роду ни у кого не было двойняшек. На самом деле 70% беременных изначально вынашивают двойню, но один из плодов замирает. Что происходит дальше? Как это сказывается на развитии второго малыша? И можно ли спасти второй плод, если один из двойни замер на приличном сроке?

Опасна ли многоплодная беременность
Многоплодная беременность представляет собой развитие двух плодов в матке при одной беременности. Беременность может быть монозиготной, когда двойняшки развиваются из одиночной яйцеклетки и дизиготической — два плода из двух яйцеклеток. В случае оплодотворения и сегментации (деления) одного яйца образуются монозиготные близнецы, а в случае оплодотворения двух яиц, которые могут образоваться из одного или двух фолликулов, развиваются дизиготные близнецы.
Соотношение многоплодных и одиночных беременностей составляет 1:89 (согласно закону Хеллина). Частота множественных беременностей зависит от: расы родителей, возраста и паритета матери, использования гормонов — кломида и гонадотропина для стимуляции овуляции, сроков прекращения использования противозачаточных таблеток. На возможность многоплодного зачатия влияет даже сезон, а именно воздействие солнечного света.
Из-за возникновения многочисленных осложнений двойная беременность и роды двойни относятся к рискованным. Это подтверждается клиническими данными о более частых спонтанных абортах, особенно при монозиготных беременностях, гипертонии во время беременности, кровоизлиянии различной этиологии, анемии, раннем разрыве амниотических мембран, гидрамниозах, преждевременных родах и т.д.
Синдром исчезающего плода
Гинекологи утверждают, что около 70% всех беременностей — многоплодные, но к 3-й неделе один из эмбрионов погибает незаметно для матери.
На ранних сроках гибель второго плода при дихорионической беременности (когда каждый плод имеет свою оболочку) не дает симптомов, поэтому женщина даже не знает, что у нее был второй эмбрион. Он рассасывается в утробе и не визуализируется ни на УЗИ, ни в ходе родов. Врачи могут только предположить наличие двойни по косвенным признакам, но точного подтверждения, если эмбрион погиб на сроке до 6 недель, у них не будет.
Это так называемый феномен исчезающего плода, при котором плод практически бессимптомно самоустраняется. Косвенно можно увидеть изменения по снижению концентрации гормона ХГЧ, ведь при многоплодной беременности его уровень выше, чем при ожидании одного малыша.
Второе название феномена — резорбция — самоустранение замершего в развитии эмбриона. Это состояние не опасно, а вот замирание плода на более поздних сроках несет определенные риски.
Диагностика беременности с близнецами
Диагностика многоплодной беременности необходима на самой ранней стадии, чтобы своевременно установить ее нормальное или патологическое развитие. Уже в 6 недель беременности можно сонографически визуализировать два гестационных мешка в матке, а в 7-8 недель беременности можно увидеть два эмбриона с подтверждением частоты сердечных сокращений плода.
На ранних сроках беременности дифференциально диагностированная матка может быть увеличена за счет: гидратидной формы, миомы матки или кисты яичников. На более позднем сроке беременности подтверждение двойной беременности возможно путем клинического, сонографического обследования и биохимического анализа (повышенные значения HPL и -фетопротеина).
Повторные сонографические исследования могут выявить следующие аномалии многоплодных беременностей:
- одна нормальная беременность с одним мешком, не содержащим эмбриона;
- один мешок, не содержащий эмбриона, и один мешок с мертвым плодом;
- замершие плоды в обоих мешках;
- один нормальный плод и один мертвый мумифицированный плод.
Один плодный мешочек может быть резорбирован во время беременности, а неповрежденный плод продолжает нормально развиваться в матке. В некоторых случаях потеря одного плода не сопровождается клиническими симптомами, а в других это может сопровождаться легким кровоизлиянием.
Последствия замирания второго эмбриона после 3 недель
Замирание одного из плодов на сроке от 3 недель — не такое редкое явление. Оно встречается в 2 — 7% случаев многоплодных беременностей. В основном это монохориальное многоплодие, когда два или несколько эмбрионов объединены общей оболочкой.
Естественно, что женщину, узнавшую о гибели одного из плодов одолевают страхи: выживет ли второй ребенок в таких условиях? Каковы риски? На эти вопросы ответить однозначно сложно, так как последствия замирания одного из плодов для жизнедеятельности второго зависят от срока, на котором произошёл сбой.
Гинекологи выделяют три периода:
До 10 недель беременности. Гибель одного из эмбрионов в 1 триместре никак не сказывается на самочувствии матери и развитии беременности в целом. Возможно, женщина заметит у себя кровянистые выделения, однако угрозы выкидыша не будет.
Существует миф, будет умерший эмбрион отравляет второй плод, особенно в случае общей оболочки, но научного подтверждения этому нет. Другое дело, если эмбрион погиб в результате генетического отклонения или врождённого заболевания, которому может быть подвергнут второй ребёнок. В этом случае беременность развивается нормально, но рождённый малыш будет иметь проблемы со здоровьем. Однако они будут обусловлены внутриутробной патологией, а не гибелью во время беременности второго плода.
10-13 недель. На этом сроке формируется плацента, богатая кровеносными сосудами. У однояйцевых близнецов, имеющих одну плаценту на двоих, присутствует анастомоз — соединение сосудов в единое русло. При гибели одного плода второй часто испытывает проблемы с кровоснабжением.
Проверить насколько это опасно можно обследуясь с помощью допплеровского УЗИ, четко показывающего кровоток. При отсутствии отклонений в циркуляции крови выживший плод развивается нормально. В остальных случаях (примерно 25%) развивается поражение головного мозга, и малыш может родиться с ДЦП или другой патологией. Риск гибели второго плода увеличивается в 2 раза.
Свыше 13 недель . Поздний срок беременности — самый опасный, причём не только для жизни будущего ребёнка, но и для матери. У неё высок риск развития синдрома диссеминированной внутрисосудистой коагуляции — нарушения свёртываемости крови, в результате чего у беременной увеличивается кровоточивость, выступает сыпь в виде кровянистых пятен, понижается давление и нарушается работа некоторых внутренних органов.
В этом случае женщина ложится в стационар до самых родов и постоянно принимает специальные препараты, влияющие на состав и свойства крови — антикоагулянты, антиагреганты, ангиопротекторы и пр.
Оставшийся в живых плод также страдает. Из-за нарушения кровотока, тело умершего малыша становится своеобразным резервуаром, куда собирается кровь, и живой плод будет обескровлен. Этого можно избежать, если вовремя предпринять соответствующие меры.
На фоне ДВК-синдрома у матери малыш испытывает сильное кислородное голодание, что увеличивает риск поражения головного мозга и рождения ребёнка с ДЦП. По этой причине в случае гибели одного из плодов на позднем сроке женщине в срочном порядке делают кесарево сечение.
Выводы
Чтобы выносить и родить здорового ребенка, нужно посещать плановые скрининги, выявляющие любые отклонения от нормы. Важно проходить УЗИ с допплером — доплерометрию, показывающую качество кровоснабжения плода. Это необходимо делать и при одноплодной беременности, а при многоплодной тем более.
Если выявлена многоплодная беременность, независимо от того замер второй плод или нет, нужно чаще обследоваться, ведь риски осложнений увеличиваются в два и более раз.

Все беременные женщины, вынашивая ребенка, должны пройти плановые ультразвуковые исследования плода в каждом из трех триместров. Это требование Министерства Здравоохранения Российской Федерации. УЗИ плода позволяет полностью контролировать состояние женщины и ребенка, при этом обследование абсолютно безопасно и наиболее информативно.
Прием гинеколога — 1000 руб. Комплексное УЗИ малого таза — 1000 руб. УЗИ при беременности — от 1300 руб. Прием по результатам УЗИ или анализов — 500 руб (по желанию)
Сроки плановых УЗИ во время беременности и показания для внеплановых обследований
Плановые скрининги плода проводятся в следующих рамках:
-
— с 10-й до 14-й недели. — с 20-й до 24-й недели. — с 30-й до 32-й недели.

Однако большинство женщин проходят процедуру чаще. Поводом для внескринингового УЗИ служат следующие причины.
До десяти недель:
- Необходимость подтвердить факт беременности , определить срок.
- Есть опыт невынашивания ребенка из-за выкидыша , привычных выкидышей , замерших беременностей .
- Беременность состоялась с помощью использования вспомогательной репродуктивной технологии
- Есть негативный опыт патологий плода в прошлом.
- В семье была многоплодная беременность .
- Определение маточной или внематочной беременности .
После первого УЗИ пройти внеплановое обследование нужно, если есть:
- Тянущие боли в области детородных органов — внизу живота .
- Наличие кровотечения или необычных выделений .
- Несоответствующий данному периоду размер матки, слишком большой живот .
- Подозрение на подтекающие околоплодные воды.
- Необходимость контроля недостаточности (слабости) шейки матки.
Также обследоваться нужно, чтобы подтвердить или опровергнуть заключения врачей прошлых исследований на УЗИ, показавших патологии.
Общие показания для всех трех триместров:
- Кровотечение, выделения.
- Боли в животе.
- Замеченный при осмотре ведущим гинекологом несоответствующий текущей неделе размер матки – тогда УЗИ необходимо, чтобы исключить неразвивающуюся беременность
Задачи УЗИ всего периода беременности
Главная задача УЗИ плода — контроль роста, развития и самочувствия малыша. Но в каждом триместре есть свои особенности и уточняющие задачи.
В первом триместре доктору необходимо:
- Определить локацию плодного яйца. Если беременность окажется внематочной, потребуется срочная операция, иначе орган, где прикрепился эмбрион со временем лопнет. Женщина в этом случае как минимум лишится трубы, бывают и смертельные случаи.
- Уточнить срок. Знание срока позволит рассчитать срок родов .
- Узнать точное количество плодов. Это важно, так как многоплодная беременность часто протекает с патологиями и заканчивается ранними родами.
- Проанализировать эксктракорпоральное кровообращение и вычислить индекс амниотической жидкости .
- Диагностировать несоответствие нормам развития плода . В этот период можно отказаться от патологической беременности и сделать медикаментозный аборт или вакуумную аспирацию .
Во втором триместре на УЗИ плода гинеколог сможет:
-
женщины – для исключения угроз выкидыша.
- Изучить особенности пуповины, ее петель и наличие обвитий.
- Осмотреть околоплодные воды на предмет их количества и чистоты.
- Исследование зрелость и текстуры детского места.
- Детально диагностировать все сформировавшиеся органы плода, зафиксировать количество сердцебиений. .
- Провести фетометрию плода в контексте текущего срока.
- Определить положение плода.
- Изучить подвижность плода.
При серьезных нарушениях развития, в этот период можно сделать хирургический аборт . По закону такая процедура доступна только по показаниям.
Третий триместр считается судьбоносным в плане качества родов. Используя ультразвук, гинеколог-акушер может:
Полученная из УЗИ этого периода информация важна для определения возможных вариантов родоразрешения. При неправильном положении плода, доктор назначит кесарево сечение. При отслойке плаценты, угрозе удушения плода и т.д., могут проводиться искусственные ранние роды со стимуляцией процесса.
Подготовка к УЗИ плода, ход процедуры
Каких-то специальных действий от женщины для подготовки к исследованию ультразвуком не требуется, поскольку все внутренние органы смещены маткой и не мешают обзору. Но придерживаться нескольких рекомендаций для максимально комфортного самочувствия беременной придется.
- Исключить пищу, богатую аллергенами за неделю до процедуры. Аллергия опасна не только для женщины — ее плохое самочувствие обязательно скажется и на поведении плода.
- За пару дней нужно отказаться от жирной, жаренной, острой и соленой пищи. Эти продукты стимулируют отделение желчи и влияют на печень — она увеличивается в размерах.
- За 24 часа не употреблять воду с газом и продукты, провоцирующие газообразование в кишечнике. Воздушные пузыри затрудняют обзор, искажая характеристики эхогенности .
- Непосредственно перед УЗИ контролировать количество потребляемой пищи и жидкости, чтобы естественные позывы опорожнить кишечник и мочевой пузырь не стесняли беременную
Несоблюдение этих рекомендаций конечно влияет на полученные в процессе УЗИ результаты, но не так значительно, чтобы отказываться от диагностики, если вы съели накануне кусок мяса или выпили стакан газировки.
Процедура безболезненная. Как обычно, женщина ложится на спину на кушетке, специалист водит по смазанному минутой раньше необходимыми в качестве проводников гелями животу. Длится процедура в среднем от 10 минут до получаса.
Часто в первом триместре проводится трансвагинальное УЗИ – датчик с одетым на него презервативом вводят во влагалище беременной. Это не вызывает болезненных ощущений, процедура длится не более нескольких минут. Трансвагинальное УЗИ могут повторять во втором триместре, если необходимо детальное изучение шейки матки.
Что видно специалисту на УЗИ
Первый триместр
Первое плановое исследование ультразвуком является обязательной частью скрининга беременной и по закону должно проводиться не позже шестого дня тринадцатой недели. Глобально оно направлено на исключение патологий или факторов риска их появления. При подозрении на наличие каких-то отклонений, возникнувшем после УЗИ, может понадобиться дополнительное обследование амниотической жидкости или биопсия хориона.
В деталях исследование в первом триместре предоставляет такие фетометрические данные:
- Размеры и вес плода, что подтверждает или опровергает предполагаемый срок. Во внимание берутся всего три величины: расстояние от головы до копчика (КТР), между теменными костями головы (БПР), обьем плодного яйца (ПЯ).
- Данные о размере и строении головного мозга – симметричны ли его полушария, наличие необходимых структур.
- Информацию о работе и строении сердца плода.
- Развитие пищеварительной, нервной и сердечно-сосудистой систем в соответствии с текущей неделей беременности.
- Нормально ли развиты конечности плода.
- Наличие хромосомных аномалий типа синдрома Дауна и Эдвардса.
Второй триместр
Основная цель УЗИ с 20-й по 24-ю неделю – исследовать размеры и органы плода для исключения аномалий и отклонений в развитии, а также проконтролировать состояние органов беременной для избежания преждевременных родов. Полученные данные во многих случаях помогают сохранить беременность и наладить жизнедеятельность плода медикаментозным способом.
- Локация и структура детского места. Специалисту видно предлежание, низкую локацию (в этих случаях требуется принятие мер) или нормальную. Уплотнения структуры последа (более 4,5 см) свидетельствует о водянке плода, диабете или конфликте резусов. Его толщина служит показателем зрелости – если она меньше 2 см, то диагностируют преждевременное старение, из-за чего плод недополучает необходимые ему питательные вещества. При отслойке плаценты женщину необходимо госпитализировать в срочном порядке.
- Количество и чистота околоплодных вод. Их объем постоянно меняется и в случае подозрения на маловодие, необходимо проверять этот параметр на внеплановых УЗИ. Причиной недостаточного количества вод может быть их подтекание или отсутствие почек у плода. Многоводие спровоцировано резус-конфликтом или инфекцией. О последней свидетельствует наличие хлопьев в водах.
- Сосуды, петли и обвития пуповиной.
- Тонус матки, наличие миоматозных узлов , состояние рубцов после хирургического вмешательства ранее.
- Шейка матки измеряется для исключения истмико-цервикальной недостаточности. Ее длина в этот период должна быть 35 миллиметров, не менее 33 для первой беременности и 22 для повторных. Контролируется также открытие шейки.
- Размеры: длина бедренных и локтевых костей, хребта, диаметр головки, грудной клетки, живота,
- вес в граммах и рост в миллиметрах. Основываясь на этих данных можно сделать вывод о соответствии физического развития плода текущему сроку.
- Изучение лицевых костей направлено на исключение синдрома Дауна патологий типа заячьей губы или волчьей пасти.
Внутренние органы плода:
- Срез головки изучается на предмет наличия двойного контура, аномальных форм и целостности черепных костей.
- Размерами желудочков и наличием новообразований оценивается мозг.
- Легкие изучаются на предмет зрелости.
- Проверяется строение сердца, сосуды, соответствие частоты сердцебиений нормам.
- Исследуется наличие аномалий и дефектов в почках, пищеварительном тракте и диафрагме.
Третий триместр
Плановый УЗ скрининг последнего триместра беременности проводится с 30-й до 34-й недели. Глобальная его цель – определить готовность плода и организма беременной к родам. Результаты исследования самые объемные, поэтому и процедура длится около 30 минут.
Женские детородные органы:
- Матка – изучаются ее стенки на предмет тонуса и толщины, наличие миоб и состояние рубцов в случае перенесенных ранее операций.
- Изучается длина, проходимость, форма и зрелость шейки, особенно в контексте диагностированной ранее истмико-цервикальной недостаточности. Она должна быть закрыта, в противном случае есть угроза преждевременных родов.
- Исследуется здоровье яичников.
- Толщина и степень зрелости плаценты – ее стенки должны быть не менее 20 мм и не более 45. В этот период она должна дозреть до первой степени.
- Пуповина изучается на предмет прикрепления к плаценте, наличия петель и обвитий и анэхогенных образований.
- Обьем околоплодных вод – он должен быть не более полутора литров.
Фетометрика плода и ее соответствие нормальному развитию этого периода:
- Рост и вес ребенка.
- Бипариетальный, лобно-затылочный размеры, окружность головы.
- Размер голенной, бедренной, плечевой, предплечной кости.
- Обхват живота.
- Зрелость легких — в этот период она должна быть первая.
- Ядро окостенения нижней части бедра (Беклара).
Внутренние органы плода:
- Цистерну, боковые желудочки и мозжечок головного мозга.
- Лицевые кости изучаются для исключения заячьей губы, волчьей пасти и другий патологий. Рассматриваются губы, небо, носовая кость, глазницы, носогубный треугольник.
- Структура позвоночника исследуется на предмет грыж.
- Изучается строение сердца.
- Рассматривается структура и соответствие нормальным размерам органов пищеварительной и выделительной систем.
- Подтверждается определенный во втором триместре пол ребенка.
Возможные заболевания плода:
- Диабетическая фетопатия: многоводие, крупный плод, увеличенный размер печени, универсальный или интенсивный отек подкожной клетчатки.
- Неимунная водянка плода.
- Гемолитическая болезнь: отек плаценты, из-за которого присутствует двойной контур головы, спины и бедра плода, увеличенная печень, водянка яичников у мальчиков и другие.
Подробная расшифровка результатов УЗИ плода, нормы и патологии
Так как цели и предметы врачебного интереса УЗИ разных триместров различаются, то и аббревиатуры и сокращения в заключениях разные.
Первый триместр
Предполагаемая дата родов (ПДР) – фактически, это то самое, что точный срок беременности, только под другим углом зрения. Определяется данными о менструальном цикле и размерами плода
Читайте также:


