Узловой ритм сердца возникает когда роль водителя ритма берет на себя
Эктопические водители ритма. Физиология системы Пуркинье и парасимпатической регуляции сердца
Иногда другие структуры в сердце проявляют автоматическую ритмическую деятельность с частотой большей, чем синусный узел, например А-В узел или волокна Пуркинье желудочков. В этом случае водителем ритма сердца становится или А-В узел, или волокна Пуркинье. Еще реже водителями ритма сердца могут стать сократительные мышечные волокна предсердий или желудочков, если по той или иной причине повысится их возбудимость.
Источник сердечных импульсов, расположенный в любом месте помимо синусного узла, называют эктопическим водителем ритма. Появление эктопического очага возбуждения может нарушить правильную последовательность сокращений разных отделов сердца и его насосную функцию.
Другой причиной появления эктопических водителей ритма может быть блокада проведения возбуждения от синусного узла к другим отделам сердца. Чаще всего новым водителем ритма для желудочков становится А-В узел или прободающая часть А-В пучка.
Когда развивается атриовентрикулярная блокада (нарушение проведения импульса от предсердий к желудочкам через А-В проводящую систему), предсердия продолжают сокращаться в нормальном синусовом ритме, в то время как новый, эктопический водитель ритма, возникший в волокнах Пуркинье желудочков, навязывает желудочкам замедленный ритм сокращений (от 15 до 40 уд/мин). В случае внезапной А-В блокады автоматия волокон Пуркинье проявляется не сразу, а только через 5-20 сек. Эта преавтоматическая пауза объясняется тем, что в норме самостоятельная активность волокон Пуркинье подавляется частой импульсацией, поступающей из синусного узла. Во время паузы в течение 5-20 сек желудочки не сокращаются, кровь к головному мозгу не поступает, и человек теряет сознание уже через 4-5 сек. Такое явление получило название синдрома Адамса-Стокса. Если подобная асистолия затягивается, она может привести к смерти.
Синусный узел и система Пуркинье. Показаны также А-В узел, предсердные межузловые пучки, ножки А-В пучка. Структура A-В узла. Числовые значения показывают интервал времени от начала генерации импульса в синусном узле и соответствуют сердцу человека.
Роль системы Пуркинье в синхронизации сокращений желудочков
Роль системы Пуркинье заключается в том, что благодаря ей сердечный импульс поступает ко всем кардиомиоцитам желудочков почти одновременно. Первые мышечные волокна возбуждаются всего на 0,03-0,06 сек раньше, чем волокна, к которым возбуждение доходит в последнюю очередь, поэтому все миокардиальные волокна обоих желудочков начинают сокращаться практически в одно и то же время, их синхронное сокращение продолжается 0,3 сек.
Эффективная насосная функция обоих желудочков требует как раз такого синхронного типа сокращений. Если возбуждение в желудочках будет распространяться медленно, одна часть мышечных волокон будет сокращаться раньше, а другая — позже. При этом общий сократительный эффект значительно понизится. И действительно, в ряде патологических случаев, когда проведение импульса замедляется, эффективность сокращений желудочков уменьшается на 20-30%.
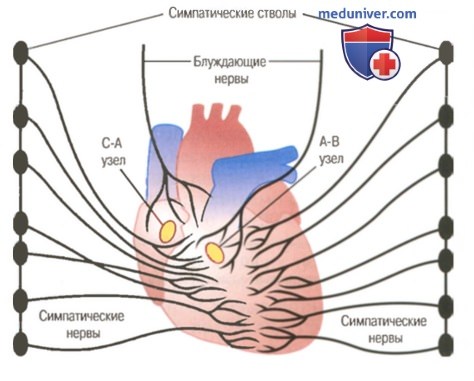
Симпатические и парасимпатические нервы сердца (блуждающие нервы являются парасимпатическими).
Сердце иннервируется как симпатическими, так и парасимпатическими нервами. Окончания парасимпатических нервов (пп. vagi) распределяются в основном в области С-А и А-В узлов, в меньшей степени — в миокарде предсердий, и совсем мало их в миокарде желудочков. Напротив, симпатические нервы, иннервирующие все отделы сердца, так же плотно представлены в миокарде желудочков, как и в других отделах.
Видео физиология регуляции сердца - профессор, д.м.н. П.Е. Умрюхин
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Для цитирования: Чудновская Е.А. Нарушения сердечного ритма: этиология, патогенез, клиника, диагностика, лечение. РМЖ. 2003;19:1064.
Н арушения сердечного ритма являются одним из наиболее распространенных видов нарушений, их частота не поддается точной оценке [20]. Преходящие нарушения ритма встречаются у большинства здоровых людей. При возникновении болезней внутренних органов создаются условия для развития нарушений сердечного ритма, становящихся иногда основным проявлением в клинической картине заболевания, как, например, при тиреотоксикозе, ИБС. Аритмии осложняют течение многих сердечно–сосудистых заболеваний.
Все аритмии – это результат изменения основных функций сердца: автоматизма, возбудимости и проводимости. Они развиваются при нарушении формирования потенциала действия клетки и изменении скорости его проведения в результате изменения калиевых, натриевых и кальциевых каналов. Нарушение активности калиевых, натриевых и кальциевых каналов зависит от симпатической активности, уровня ацетилхолина, мускариноподобных М2–рецепторов, АТФ.
Механизмы нарушения ритма сердца:
1. Нарушения образования импульса: – нарушения автоматизма синусового узла (СУ); – аномальный автоматизм и триггерная активность (ранняя и поздняя деполяризация).
2. Циркуляция волны возбуждения (re–entry).
3. Нарушения проведения импульса.
4. Сочетания этих изменений.
Нарушения образования импульса. Эктопические очаги автоматической активности (аномальный автоматизм) могут находиться в предсердиях, коронарном синусе, по периметру атриовентрикулярных клапанов, в АВ– узле, в системе пучка Гиса и волокон Пуркинье. Возникновению эктопической активности способствует снижение автоматизма СУ (брадикардия, дисфункция, синдром слабости синусового узла (СССУ)).
Нарушение проведения импульса. Нарушения проведения импульса могут возникнуть на любых участках проводящей системы сердца. Блокада на пути проведения импульса проявляется асистолией, брадикардией, синоатриальной, АВ– и внутрижелудочковыми блокадами. При этом создаются условия для кругового движения re–entry.
Круговое движение. Для формирования re–entry необходимо наличие замкнутого контура проведения, однонаправленной блокады в одном из участков контура и замедленное распространение возбуждения в другом участке контура. Импульс медленно распространяется по колену контура с сохраненной проводимостью, совершает поворот и входит в колено, где имелась блокада проведения. Если проводимость восстановлена, то импульс, двигаясь по замкнутому кругу, возвращается к месту своего возникновения и вновь повторяет свое движение. Волны re–entry могут возникать в синусовом и АВ–узлах, предсердиях и желудочках, при наличии дополнительных проводящих путей и в любом участке проводящей системы сердца, где может появиться диссоциация проведения возбуждения. Этот механизм играет важную роль в развитии пароксизмальных тахикардий, трепетания и мерцания предсердий.
Триггерная активность. При триггерной активности происходит развитие следовой деполяризации в конце реполяризации или начале фазы покоя. Это связано с нарушением трансмембранных ионных каналов.
В развитии аритмий, возникающих при различных заболеваниях и состояниях, важную роль играют экзогенные и эндогенные факторы, такие как психосоциальный стресс, предшествующий жизнеопасным аритмиям в 20–30% случаев [20], нейровегетативный дисбаланс, с преобладанием активности симпатического или парасимпатического отделов вегетативной нервной системы, токсические воздействия (алкоголь, никотин, наркотические вещества, лекарственные препараты, промышленные яды и др.), заболевания внутренних органов.
Этиология нарушений ритма сердца:
- Поражения миокарда любой этиологии: атеросклероз коронарных артерий, миокардиты, дилатационная и гипертрофическая кардиомиопатии, пороки сердца, сахарный диабет, заболевания щитовидной железы, климакс, амилоидоз, саркоидоз, гемохроматоз, гипертрофии миокарда при артериальной гипертензии и хроническом легочном сердце, интоксикации (алкоголем, никотином, лекарственными препаратами, промышленными веществами (ртуть, мышьяк, кобальт, хлор– и фосфорорганические соединения), закрытые травмы сердца, инволютивные процессы при старении.
- Поражения СУ и проводящей системы сердца врожденного и приобретенного генезов, например, СССУ, склероз и кальцификация фиброзного скелета сердца и первичное склеродегенеративное поражение проводящей системы сердца с развитием АВ– и внутрижелудочковой блокад, дополнительные проводящие пути (например, синдромы WPW, CLC).
- Пролапс клапанов сердца.
- Опухоли сердца (миксомы и др.).
- Заболевания перикарда: перикардиты, плевроперикардиальные спайки, метастазы в перикард и др.
- Электролитные нарушения (нарушения баланса калия, кальция, натрия, магния).
- Механические раздражения сердца (катетеризация, ангиография, операции на сердце).
- Рефлекторные влияния со стороны внутренних органов при глотании, натуживании, перемене положения тела и т.д.
- Нарушения нервной регуляции сердца (синдром вегетативной дистонии, органические поражения ЦНС).
- При стрессе (с развитием гиперадреналинемии, гипокалиемии, стресс–ишемии).
- Идиопатические нарушения сердечного ритма.
Обследование больного с нарушениями сердечного ритма включает в себя расспрос больного, клинические и инструментальные методы исследования. Оно направлено на выявление причин развития аритмий, тех неблагоприятных факторов, которые могут способствовать их прогрессированию в дальнейшем, точное определение видов аритмий, диагностику состояния сердца (клапанного аппарата, размера камер сердца, толщины стенок, сократительной способности).
Нарушения ритма сердца во многих случаях сопровождаются ощущением страха и тревоги. У части больных аритмии протекают бессимптомно.
Клинические исследования выявляют: состояние больного может быть различным (от удовлетворительного до тяжелого) в зависимости от вида нарушения и исходного состояния больного. Возможны вялость, потеря сознания (обморок), проявления гипоксической энцефалопатии вплоть до комы. Нарушения вегетативной нервной системы проявляются в виде беспокойства, тревожного поведения, изменений окраски кожи, потливости, полиурии, дефекации и т.д. Окраска кожи может быть как бледной, так и гиперемированной, особенно при наличии артериальной гипертензии, цианотичной при сердечной недостаточности. При левожелудочковой сердечной недостаточности выявляются изменения при физикальном исследовании системы органов дыхания – ослабление везикулярного дыхания или жесткое дыхание, влажные незвонкие хрипы, иногда в сочетании с сухими хрипами. При этом может определяться акцент II тона на легочной артерии. Исследование сердечно–сосудистой системы часто выявляет изменения частоты сердечных сокращений (ЧСС) и частоты пульса – увеличение или уменьшение, нарушение ритмичности тонов сердца и пульсовых волн. Меняется громкость тонов, например, различная громкость I тона при мерцательной аритмии (МА), усиление I тона при желудочковой экстрасистоле, ослабление его при пароксизмальной наджелудочковой тахикардии (ПНТ). Уменьшение наполнения пульса определяется при сосудистой недостаточности, при МА нередко возникает дефицит пульса. Часто наблюдаются изменения АД – гипо– или гипертензия. При правожелудочковой сердечной недостаточности – увеличение печени и болезненность ее. При снижении почечного кровотока – олигоурия. Также может развиваться тромбоэмболический синдром.
Инструментальные методы исследования. Электрокардиография остается ведущим методом в распознавании нарушений сердечного ритма. Используется как одномоментное исследование, так и более продолжительное: в течение 3 минут, 1 и 24 часов. Например, у больных ИБС желудочковые экстрасистолы на обычной ЭКГ выявляются в 5% случаев, при 3–минутной регистрации – в 14%, при 1–часовой – у 38% больных, на протяжении 24 часов – у 85% пациентов [20]. Суточное Холтеровское мониторирование ЭКГ обеспечивает исследование в различных условиях (при нагрузках, во сне, при приеме пищи и т.д.), что позволяет выявить провоцирующие факторы в развитии аритмий. Холтеровское мониторирование позволяет дать качественную и количественную оценку нарушений ритма сердца. Пробы с дозированной физической нагрузкой применяют для уточнения диагноза ИБС, выявления взаимосвязи нарушений ритма со стенокардией и с физической нагрузкой, оценки эффективности проводимой терапии, а также аритмогенного действия лекарственных препаратов. При недостаточной эффективности ЭКГ исследования для диагностики синдрома преждевременного возбуждения желудочков, для диагностики и лечения транзиторного или постоянного СССУ применяется чреспищеводная ЭКГ. Не всегда удается получить необходимую информацию с помощью данного метода, поэтому самым надежным методом является внутрисердечное электрофизиологическое исследование, включающее в себя запись эндокардиальной ЭКГ и программированную электрокардиостимуляцию (ЭКС).
Классификация нарушений ритма. Аритмии делятся на наджелудочковые и желудочковые. Существует большое количество классификаций нарушений сердечного ритма, из которых наиболее удобна в практическом применении классификация, предложенная М.С. Кушаковским, Н.Б. Журавлевой в модификации А.В. Струтынского и соавт. [14]:
I. Нарушение образования импульса.
А. Нарушение автоматизма СА–узла (номотопные аритмии): синусовая тахикардия, синусовая брадикардия, синусовая аритмия, СССУ.
Б. Эктопические (гетеротопные) ритмы, обусловленные преобладанием автоматизма эктопических центров: 1) Медленные (замещающие) выскальзывающие ритмы: предсердные, из АВ–соединения, желудочковые. 2) Ускоренные эктопические ритмы (непароксизмальные тахикардии): предсердные, из АВ–соединения, желудочковые. 3) Миграция суправентрикулярного водителя ритма.
В. Эктопические (гетеротопные) ритмы, преимущественно обусловленные механизмом повторного входа волны возбуждения: 1) Экстрасистолия (предсердная, из АВ–соединения, желудочковая. 2) Пароксизмальная тахикардия (предсердная, из АВ–соединения, желудочковая). 3) Трепетание предсердий. 4) Мерцание (фибрилляция) предсердий. 5) Трепетание и мерцание (фибрилляция) желудочков.
II. Нарушения проводимости: 1) Синоатриальная блокада. 2) Внутрипредсердная (межпредсердная) блокада. 3) Атриовентрикулярная блокада: I степени, II степени, III степени (полная блокада). 4) Внутрижелудочковые блокады (блокады ветвей пучка Гиса): одной ветви, двух ветвей, трех ветвей. 5) Асистолия желудочков. 6) Синдром преждевременного возбуждения желудочков (ПВЖ): синдром Вольфа–Паркинсона–Уайта (WPW), синдром укороченного интервала P–Q (R) (CLC).
III. Комбинированные нарушения ритма: 1) Парасистолия. 2) Эктопические ритмы с блокадой выхода. 3) Атриовентрикулярные диссоциации.
Фармакотерапия нарушений сердечного ритма широко распространена и применяется у 85–90% пациентов, страдающих аритмией [20]. Широкий спектр препаратов с различным механизмом действия позволяет выбрать наиболее эффективный для лечения конкретных видов аритмий. Механизм действия ААП заключается в блокаде натриевых, кальциевых, калиевых ионных каналов, что приводит к изменению электрофизиологических свойств миокарда. Многие ААП действуют одновременно на трансмембранные ионные каналы разных типов. В настоящее время считается общепринятой классификация, включающая в себя 4 класса ААП (табл. 1). При неэффективности какого–либо антиаритмического препарата следующий препарат выбирается из другой группы. При назначении ААП должны быть четко определены показания к назначению конкретного препарата. Необходимо учитывать возможность аритмогенного эффекта ААП.
Краткая характеристика некоторых видов нарушений ритма сердца
Мерцание (фибрилляция предсердий). Частота МА составляет около 80% всех суправентрикулярных аритмий [6]. По данным Фрамингемского исследования, МА встречается у 0,3–0,4% взрослого населения, и частота ее увеличивается с возрастом [24]. Принято выделять две основные формы МА: хроническую и пароксизмальную. Примерно у 90% больных с хронической МА причиной являются органические заболевания сердца, среди них самые частые – органические пороки сердца (30%) и ИБС (20%). При пароксизмальной форме до 60% больных составляют лица с идиопатической МА [6]. Среди заболеваний, не вызывающих грубых морфологических изменений миокарда предсердий и приводящих к развитию МА, большую роль играет тиреотоксикоз и дисфункция вегетативной нервной системы, в частности, ваготония. Механизмом развития МА является повторный вход волны возбуждения, при этом функционирует несколько петель re–entry. ЭКГ признаки мерцательной аритмии характеризуются отсутствием зубца Р во всех отведениях, наличием беспорядочных волн f различной формы и амплитуды с частотой 350–700 в минуту, неправильным ритмом комплексов QRS, имеющих, как правило, неизмененный вид (рис. 1а). Частота желудочковых сокращений в большинстве случаев составляет 100–160 в минуту, но существуют также нормосистолическая и брадисистолическая формы. Согласно современным представлениям о механизмах МА для ее лечения применяют ААП, блокирующие калиевые и натриевые каналы (I и III класс препаратов).
Рис. 1. ЭКГ при некоторых видах нарушений ритма сердца (по кн: А.В. Струтынский "Электрокардиография: анализ и интерпретация", 1999)
Трепетание предсердий (ТП). Частота этого вида нарушения ритма составляет около 10% всех суправентрикулярных тахиаритмий [6]. Электрофизиологический механизм ТП – re–entry. Наиболее распространенные этиологические факторы – органические пороки сердца, ИБС, артериальная гипертензия. ЭКГ признаки: предсердные волны F правильной пилообразной формы, похожие друг на друга, ритмичные (не всегда) с частотой 200–400 в минуту, в большинстве случаев правильный желудочковый ритм, наличие неизмененных желудочковых комплексов, каждому из которых предшествует определенное, чаще постоянное, количество предсердных волн F (2:1, 3:1 и т.д.) (рис. 1б). Для лечения ТП применяются блокаторы натриевых (I класс) и калиевых каналов (III класс ААП).
Пароксизмальная наджелудочковая тахикардия. Электрофизиологический механизм ПНТ – повторный вход волны возбуждения, в некоторых случаях – повышенный автоматизм эктопических очагов. ЭКГ признаки: внезапно начинающийся и так же внезапно заканчивающийся приступ тахикардии с ЧСС 140–250 в минуту при сохранении правильного ритма, изменения формы, величины, полярности и локализации зубца Р (при ПНТ из АВ–соединения Р расположен позади желудочкового комплекса), неизмененные желудочковые комплексы QRS, за исключением случаев с аберрацией желудочкового проведения (рис. 1в,г). Иногда наблюдается ухудшение АВ–проводимости с развитием АВ– блокады I или II степени. Вид ПНТ зависит от различных электрофизиологических механизмов, что определяет выбор ААП в каждом конкретном случае. Применяются препараты всех четырех классов.
Заболевания сердечнососудистой системы различны по типу, характеристике и рискам наступления фатальных результатов.
Многие не приносят видимого дискомфорта до определенного момента, обнаруживаются случайно в ходе тщательной диагностики. Примерно в 60% случаев речь идет о приобретенных патологических процессах.
К таковым относится и описанное состояние. Миграция водителя ритма — это отклонение, в ходе которого отмечается спонтанное перемещение электрической активности из правого предсердия в другие области мышечного органа. Но в желудочки — крайне редко.
Самостоятельным диагнозом миграция водителя ритма не считается, более того, специфические симптомы не существуют. Ощущения пациента зависят от основного состояния, приведшего к развития этого признака. Вариантов может быть масса: от неврогенных патологий до собственно кардиальных отклонений.
Лечение проводится под контролем профильных специалистов, возможна пожизненная поддерживающая терапия. Суть заключается в устранении первопричины, но не всегда кардинальным образом можно подействовать на этиологический фактор.
Несмотря на угрожающее название, отклонение само по себе несет минимальную опасность. Нужно оценивать, что за ней стоит и тогда прогнозировать исход.
Механизм развития
Водитель ритма сердца — это плотное скопление активных клеток-кардиомиоцитов, способных спонтанно возбуждаться.
Их основная функция — генерировать биоэлектричекий импульс, проходящий по всему мышечному органу и вызывающий сокращений миокарда.
Без этого не может быть нормального кровообращения, как только процесс ослабевает, наступают генерализованные гемодинамические нарушения, чреватые скорой смертью. Другой название — синусовый узел. Он расположен в верхнем сегменте правого предсердия.

В отличие от фибрилляции предсердий, когда сигнал хаотичный, и производится сразу во многих частях сердца, миграция сопровождается правильными сокращениями и единственным источником импульса, хотя и смещенным.

При этом интенсивность производимого раздражителя может быть недостаточной для полноценной работы миокарда.
В такой ситуации присутствует значительный риск фибрилляции, трепетания, предсердной экстрасистолии, и прочих опасных аритмий, чреватых остановкой сердца.
Виды нарушения
Критерий классификации миграции — по локализации участка биоэлектрической активности.
Соответственно говорят о трех вариантах:
- Сигнал генерируется в левом предсердии. Относительно частый тип. Встречается в 90% случаев или около того. Сопровождается минимальной симптоматикой. Миграция нестабильна, в определенный момент кардиальные структуры вновь меняются местами.

- Импульс производится в желудочках. Куда опаснее, поскольку присутствует риск спонтанной остановки сердца без предварительных симптомов.

- Наблюдается попеременное блуждающее движение активного участка. На протяжении короткого промежутка времени. В такой ситуации сигнал спонтанно движется от одной камеры у другой. Этот тип также несет колоссальную опасность.
Указанная классификация имеет большую клиническую значимость. Разграничение проводится по результатам электрокардиографии.
Точное выделение типа процесса необходимо для разработки тактики терапии, наравне с выявлением происхождения отклонения от нормы.
Миграция суправентрикулярного водителя ритма — это аритмия при которой импульс перемещается от синусового узла к атриовентрикулярному.

Возникает в 5-10% от всех случаев, но несет большую опасность, поскольку сигнал перестает распределяться в правильной последовательности.
Итогом оказывается симптоматический комплекс, напоминающий блокаду ножек пучка Гиса и несущий те же угрозы.
Кардиальные причины
Факторы развития не всегда сердечные. На их долю приходится всего 60% клинических случаев. Много неврогенных моментов, некоторые ситуации пациент вызывает сам.
Причины у детей, подростков и взрослых одинаковы:
- Миокардит. Воспаление мышечного слоя органа. Представлен группой клинических вариантов. Основной — инфекционный, провоцируется вирусами, реже бактериями.

Всегда вторичен по отношению к другим патологиям. Вызвать воспаление может, в том числе тонзиллит, кариес и прочие. Требуется срочное лечение в стационаре с применением антибиотиков.
Дезинтоксикационная терапия показана в любом случае для облегчения состояния и снижения вероятность остановки сердца.
Второй клинический вариант — аутоиммунный процесс. Встречается на фоне текущего ревматизма и прочих заболеваний подобного рода. Купируется иммуносупрессорами в ударных дозировках.
Если своевременно не помочь, есть риск деструкции предсердий. Потребуется сложное протезирование без гарантий эффекта. Миграция водителя ритма происходит по причине разрушения активных клеток. Это компенсаторный механизм.
- Пороки сердца, как врожденные, так и приобретенные. Наиболее часто страдает аорта, наблюдается стеноз клапанов (митрального в том числе) и прочие варианты.

При генетических отклонениях возможны нарушения смешанного плана. Страдают не только кардиальные структуры, но и другие системы.
Многие состояния остаются незамеченными годами, процесс обнаруживается в пиковые периоды: пубертат, физическая перегрузка, эмоциональное потрясение и прочие моменты играют наибольшую роль.
При упорном игнорировании симптоматики диагноз ставят в ходе вскрытия.
- Воспаление околосердечной сумки — перикарда. Возникает компрессия органа, что и заканчивается эктопией (смещением) водителя ритма.

- Ревматизм. Аутоиммунная патология. Точное происхождение не известно. Предполагается, что всему виной перенесенные вирусные инфекции. Полное излечение невозможно. Миграцию водителя ритма устранить кардинальным образом тоже не получится. Но есть хорошие шансы перевести процесс в стойкую ремиссию.
- Кардиомиопатия. Разрастание мышечного слоя органа, также расширение камер. Вероятность развития эктопии участка электрической активности примерно 20%. Может быть выше при смешанной этиологии процесса.

- Ишемическая болезнь. Нарушение питания функционально активных тканей по коронарным артериям. Рано или поздно приводит к острому некрозу или отмиранию клеток.
- Перенесенный инфаркт. Сопровождается миграцией почти всегда, интенсивность нарушения тем выше, чем обширнее было поражение миокарда.
- Синдром слабости синусового узла. Результат перенесенных ранее заболеваний или же врожденная особенность организма. Заключается в неспособности естественного водителя ритма производить сигнал достаточной силы для полноценного сокращения миокарда. В качестве компенсации организм активизирует другие кардиомиоциты.

Внесердечные факторы
Помимо строго сердечных моментов, присутствуют и прочие причины объективного характера, которые не зависят от поведения и привычек пациента:
- Вегетососудистая дистония. Или ВСД. Вопреки утверждениям многих специалистов, диагнозом не считается. Это симптоматический комплекс.
Он присущ пациентам с перенесенными или текущими патологиями центральной нервной системы, мозговых придатков. Также может провоцироваться нарушением гормонального фона.
В таком случае отклонение связано с активизацией блуждающего нерва. Требует срочного выявления происхождения, затем показано купирование симптоматики и предотвращение повторных приступов.
- Вирусные и инфекционно-воспалительные патологии. От простой простуды и ОРВИ до туберкулеза, прочих состояний опасного характера. По мере лечения результат различен. В отсутствии грубых дефектов вероятно полное восстановление.
- Эндокринные нарушения. Гипертиреоз, чрезмерный синтез гормонов коры надпочечников, избыток специфических веществ гипофиза, андрогенов, ангиотензина, альдостерона, ренина.
Лечение заключается в нормализации фона. По мере достижения этой цели, самочувствие улучшается. Но если возникают дефекты развития сердца, как вариант, кардиомиопатия, полной компенсации ждать не приходится.
Внешние факторы
Прочие моменты связаны с поведением самого человека:
- Длительное применение препаратов для стимуляции работы мышечного слоя органа — сердечных гликозидов. Это опасные фармацевтические средства. Их назначаются по показаниям, для длительного самостоятельного приема они не подходят. По окончании применения возможно улучшение.
- Интенсивные стрессы. Устойчивость к нервному напряжению у всех различна. Лица со слабым, инертным типом ЦНС более подвержены психосоматическим патологиям. В том числе с миграции водителя ритма без органических причин.
- Физическая нагрузка, не адекватная уровню развития человека. Перегружать себя активностью не стоит, особенно если подготовка недостаточна. Возникает не только миграция водителя ритма, но и образование дополнительных аномальных очагов электрической активности в предсердиях и желудочках. Заканчивается это плачевно: фибрилляция, остановка работы органа, смерть.
- Недостаток микроэлементов, в том числе калия, магния, железа (в меньшей мере). Метаболические дефицитарные процессы встречаются у пациентов с нерациональным питанием, кахексией, анорексией, принимающих мочегонные препараты на регулярной основе.
Определять причины нужно методом исключения.
Вне связи с конкретным органическим дефектом, говорят об идиопатической, то есть неустановленной форме. Когда факт — налицо, а причину происхождения определить невозможно.
Симптомы
Исследование проявлений не принесет значимого эффекта, если искать строго специфические признаки. Таковых не существует. Клиническая картина соответствует основному процессу. Можно выделить несколько групп симптомов.
Собственно кардиальные патологии. Сопровождаются такими составляющими:
- Боли в грудной клетке разной степени интенсивности. Обычно пациенты не обращают на них внимания, поскольку эпизоды дискомфорта кратковременны, от нескольких секунд до пары минут. Все списывается на усталость, перемену погоды или желудочные проблемы. По характеру ощущения давящие, жгучие.
- Одышка. На фоне интенсивной физической активности. По мере прогрессирования патологического процесса — в состоянии покоя.
- Кашель. Сухой, без отделения мокроты. На протяжении длительного времени. Усиливается ночью и в горизонтальном положении, что говорит о его сердечном происхождении.
- Аритмия. Наиболее характерная черта. Обычно проявляет себя в форме повышения частоты сокращения (тахикардия). Реже наблюдается обратный процесс. Опасные типы, вроде фибрилляции встречаются в сложных или запущенных случаях. Требуют обязательного хирургического лечения.
- Повышенная потливость, особенно в ночное время суток.
- Бледность кожного покрова, цианоз носогубного треугольника. Не постоянно.
Возможны отеки конечностей, лица, боли в области печени, снижение артериального давления, головокружения, цефалгия, тошнота и рвота. В зависимости от основного диагноза.
Полная клиническая картина наиболее типична для пороков трикуспидального клапана.

- Снижение частоты сердечных сокращений.
- Чрезмерная выработка слюны.
- Ощущение холода в конечностях.
- Падение уровня АД.
- Обмороки.
Это симптоматический комплекс вегетососудистой дистонии. Проявления присутствуют не постоянно. Возникают в момент приступа.
Сходят на нет в течение нескольких минут, максимум пары часов. Запущенные кризы продолжаются по 2-3 суток.
- Повышение артериального давления.
- Нарушения рельефа шеи.
- Подъем или падение температуры тела.
- Туманность зрения.
- Увеличение веса.
Все признаки учитываются в комплексе. Рассмотрение полной клинической картины необходимо для отграничения патологических процессов. Симптомы у детей и взрослых идентичны.
Диагностика
Проходит в амбулаторных условиях под контролем кардиолога. Показаны такие мероприятия:
- Устный опрос больного. Ключевой момент раннего обследования.
- Сбор анамнеза.
- Измерение артериального давления и ЧСС. Оба показателя отклонены от нормы.
- Суточное мониторирование по Холтеру. Учитывает и тот, и другой уровни. Регистрирует их на протяжении 24 часов, что дает представления о динамике процесса.
- Аускультация. Выслушивание сердечного звука. На фоне пороков клапанов возникает регургитация, обратный ток крови. Он фиксируется как синусовый шум.
- Электрокардиография. Основная методика диагностики миграции водителя ритма.
- Эхокардиография. Используется для выявления органических дефектов, пороков.
- МРТ по показаниям.
- Электроэнцефалография.
Также оценке подлежит неврологический статус пациента. По мере необходимости назначаются анализы крови на гормоны, общий, биохимический.
Признаки на ЭКГ
- Неравные интервалы P-P, также и P-Q.
- Изменение ЧСС в сторону увеличения или уменьшения. Брадикардия следствие перемещения функциональной активности в атриовентрикулярный узел.
- Деформации зубца P. При каждом сокращении он имею разную полярность, вид.
Миграция водителя ритма на ЭКГ определяется изменением специфических комплексов и относительно просто диагностируется при должной квалификации.
Методы лечения
Терапия преимущественно медикаментозная. С применением препаратов нескольких групп, в зависимости от основного патологического процесса.
- Сердечные средства (противогипертензивные, антиаритмические, гликозиды по мере необходимости, бета-блокаторы).
- Ноотропы, для улучшения обменных процессов в головном мозге — Глицин, Фенибут, прочие.
- Цереброваскулярные. Ускоряют кровообращение в церебральных структурах. Актовегин и иные.
- Антиагреганты. Для коррекции реологических свойств крови. Улучшения ее текучести. Как вариант — Аспирин-Кардио.
- Статины. Устраняют избыток холестерина. Аторис.
- Диуретики по показаниям, для купирования отеков. Подойдут щадящие препараты вроде Верошпирона.
- В рамках терапии миокардита прописывают антибиотики, иммунодепрессанты (зависит от типа).
Сложные случаи, не поддающиеся консервативной коррекции, требуют радикальных мер. Как вариант, синдром слабости синусового узла. Необходима имплантация кардиостимулятора.

Протезирование клапанов или пластика сосудов проводятся по показаниям, при пороках сердца.
Изменение рациона большой роли не играет. Но для улучшения прогноза рекомендуется отказаться от курения и приема алкоголя. Также избыточной физической активности. Вопрос обсуждается с лечащим специалистом.
Прогноз
Зависит от основной патологии. Миграция водителя ритма по предсердиям имеет высокую выживаемость: до 85-90%, вероятность смерти минимальна, хотя и присутствует.
Миграция желудочкового водителя ритма переносится тяжелее. Ассоциируется с высокой вероятностью опасных нарушений сократительной способности. Летальный исход наступает в 20-40% случаев, в отсутствии лечения. Хирургическая радикальная терапия улучшает прогноз в 2-3 раза.
Возможные осложнения
- Основное последствие — остановка сердца. Внезапная, требует срочной реанимации. Поскольку врачей рядом не оказывается, вероятный итог — смерть.
- Инфаркт. В результате недостаточной сократимости миокарда и падения интенсивности питания самой мышцы.
- Инсульт. Некроз клеток головного мозга, церебральных структур. Дает выраженный неврологический дефицит при недостаточно быстрой помощи.
- Сосудистая деменция. Похожа на болезнь Альцгеймера, но потенциально обратима в отличие от последней.
- Отек легких, сердечная астма.
Предотвращение опасных осложнений выходит в задачу терапии. Вопрос решается параллельно с устранением первопричины и симптомов состояния.
Миграция водителя ритма — это случайная находка на ЭКГ. Специфических признаков она не имеет. Опасность собственно этого состояния также минимальна. Для прогнозирования исхода нужно учитывать первичный диагноз. Лечение этиотропное, заключается в работе с основным заболеванием. По мере необходимости купируются признаки.
Диагностика атриовентрикулярной диссоциации. Идиовентрикулярный ритм сердца
На ЭКГ обычно количество зубцов Р немного меньше, чем комплексов QRS; зубцы Р положительные, что свидетельствует об их синусовом происхождении. Закономерной связи между зубцами Р и комплексами QRS нет, в этом проявляется диссоциация. Зубцы Р попадают на различные моменты сердечного цикла: зубец Р постепенно перемещается слева направо по отношению к комплексу QRS.
Вначале он находится впереди QRS, затем сливается с ним, далее оказывается позади комплекса QRS и сливается с зубцом Т. На этом фоне периодически возникает синусовое сокращение в виде преждевременного желудочкового комплекса, имеющего фиксированное отношение к предшествующему ему зубцу Р. Происходит сцепление — интерференция ритмов. Желудочковый комплекс синусового происхождения, появляющийся в момент сцепления, обычно имеет атипичную форму, так как он возникает в ранний период диастолы, когда возбудимость проводящей системы желудочков еще не всюду восстановилась в одинаковой мере.
Диссоциация с интерференцией встречается сравнительно редко, чаще при ревматических кардитах, стенокардии, инфаркте миокарда, и носит нестойкий характер.
Идиовентрикулярный ритм, пли собственный ритм желудочков, возникает в крайне редких случаях, когда отмечается угнетение автоматизма синусно-предсердного узла, предсердных центров автоматизма и атриовентрикулярного соединения, либо при повышении автоматизма желудочковых центров. Чаще идиовентрикулярный ритм появляется при полной блокаде трех ветвей предсердчо-желудочкового пучка (полной атриовентрикулярной блокаде дистального уровня).
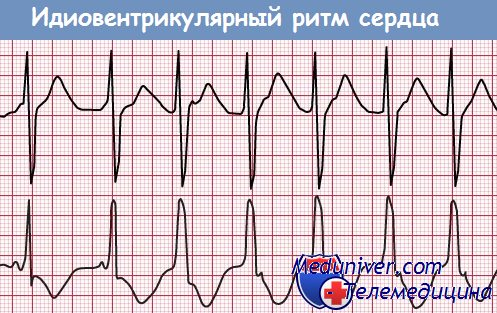
При идиовентрикулярном ритме источником автоматизма становятся ветви предсердно-желудочкового пучка или сердечных проводящих миоцитов. Частота желудочковых сокращений при идиовентрикулярном ритме уменьшается до 25—40 в минуту.
На ЭКГ в связи с более ранним возбуждением одного из желудочков и запаздыванием возбуждения другого определяются уширение и деформация комплекса QRS, как при блокаде двух ветвей предсердно-желудочкового пучка. При ритме из правого желудочка на ЭКГ желудочковый комплекс такой же, как при блокаде левой ножки (двух левых ветвей) предсердно-желудочкового пучка. При ритме из передней ветви левого желудочка желудочковый комплекс наблюдается по типу блокады правой и левой задней ветви этого пучка.
При ритме из задней ветви левого желудочка на ЭКГ желудочковый комплекс по типу блокады правой и левой передней ветви предсердно-желудочкового пучка. Зубец Р либо сливается с желудочковым комплексом и поэтому на ЭКГ не определяется, либо при полной трехпучковой блокаде он положительный, но не связанный с желудочковым комплексом.
Взаимообратный, или реципрокный, ритм (эхоритм). Иногда при атриовентрикулярном ритме с ретроградной блокадой проведения создаются условия, при которых импульс, медленно проведенный по одному из каналов предсердно-желудочкового узла к предсердиям и вызвавший появление отрицательного зубца Р, вновь возвращается в желудочки по вышедшему из рефрактерного состояния каналу этого узла и вызывает их возбуждение. Тогда на ЭКГ возникают парные желудочковые комплексы с расположенным между ними деформированным отрицательным зубцом Р. Реципрокный ритм обычно является результатом интоксикации или повышенного тонуса блуждающего нерва.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
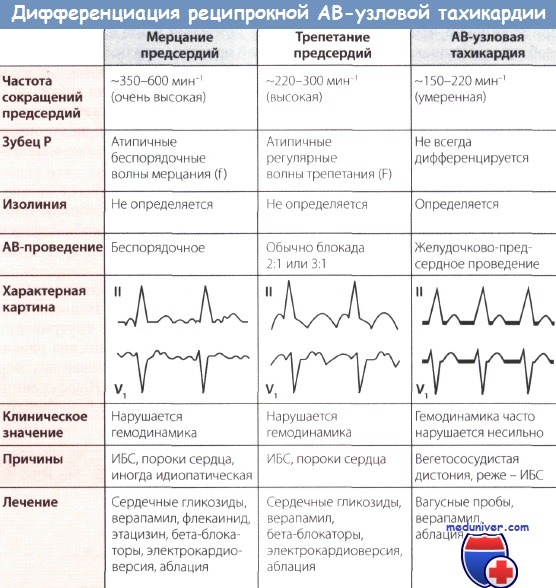
Признаки реципрокной АВ-узловой тахикардии на ЭКГ
• Зубцы Р наслаиваются на комплексы QRS и потому не видны. Комплекс QRS узкий, частота сокращений желудочков 150-200 в минуту.
• Данная форма наджелудочковой тахикардии встречается в основном у лиц молодого возраста, страдающих вегетососудистой дистонией. У людей с болезнями сердца эта форма нарушения ритма сердца встречается довольно редко.
Наиболее частой формой наджелудочковой тахикардии является реципрокная АВ-узловая тахикардия; очаг, который инициирует и поддерживает тахикардию, располагается выше уровня желудочков, в частности, в АВ-узле.
Полагают, что в АВ-узле в результате так называемой продольной диссоциации образуются два пути проведения возбуждения: медленно проводящий, или альфа-путь с коротким рефрактерным периодом и быстро проводящий, или бета-путь с длительным рефрактерным периодом. Такое расщепление дает возможность кругового движения волны возбуждения, когда возбуждение распространяется с одного пути (альфа-пути) на другой (бета-путь) и совершает быстрое круговое движение.
При анализе ЭКГ обращают на себя внимание узкие комплексы QRS, быстро следующие друг за другом. Частота сокращений желудочков обычно составляет 120-220 в минуту.
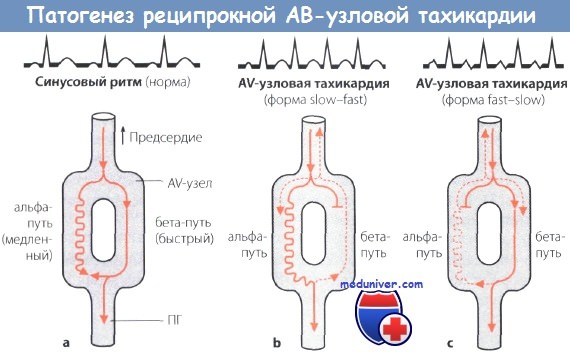
Схема, поясняющая патогенез реципрокной тахикардии АВ-узловой re-entry тахикардии:
а Полагают, что в АВ-узле имеются 2 пути проведения: медленный (альфа-путь) и быстрый (бета-путь). В норме возбуждение распространяется в дистальном направлении по быстрому пути (а).
Когда оно достигает альфа-пути, происходит взаимное погашение возбуждения, распространяющегося по этим двум путям.
b Предсердные экстрасистолы, особенно очень ранние, гасятся в быстром пути проведения, в то время как по медленному пути возбуждение проводится к желудочкам, вызывая позднее их сокращение.
Но возбуждение может распространиться также ретроградно по быстрому пути, вызвать сокращение предсердий и затем вновь распространиться антеградно и вызвать сокращение желудочков (феномен RP
с Если предсердные экстрасистолы редкие, они могут блокироваться в медленном пути. Возбуждение распространяется по быстрому пути к желудочкам и вызывает их сокращение.
Однако возбуждение может распространиться также ретроградно по медленному пути проведения и вызвать запоздалое возбуждение предсердий (феномен RP>PR).
Зубцы Р, хотя и регистрируются, бывают отрицательными и из-за высокой частоты сокращений не видны или видны нечетко. Это объясняется тем, что зубцы Р наслаиваются на комплексы QRS или регистрируются сразу после этих комплексов. Комплексы QRS и ST-T вначале не изменяются. Только при аберрантном желудочковом проведении комплексы QRS могут быть уширены, как при блокаде ножек пучка Гиса (ПГ).
Примечательно, что эта тахикардия часто возникает у лиц юного возраста, особенно у девушек, внезапно, без видимой причины или после физической нагрузки и так же внезапно прекращается. Эти особенности имеют важное клиническое значение. Реципрокная АВ-узловая тахикардия может возникать и у лиц с больным сердцем. Тем не менее, в большинстве случаев общее состояние больных, несмотря на быстрые сокращения желудочков, остается относительно удовлетворительным, так как АД, а также ударный и минутный объемы сердца снижаются незначительно.
Известно, что после приступа реципрокной АВ-узловой тахикардии часто отмечается обильное мочеиспускание, обусловленное высвобождением предсердного натрийуретического пептида.
Лечение реципрокной АВ-узловой тахикардии часто начинают с массажа каротидного синуса, просят больного натужиться (проба Вальсальвы), дают ему выпить холодной воды, если необходимо, вводят внутривенно верапамил, сердечные гликозиды, блокаторы бета-адренергических рецепторов или флекаинид, а при отсутствии эффекта от перечисленных мер рассматривают вопрос о выполнении катетерной аблации. Дифференциальная диагностика и лечение тахикардии с нормальными желудочковыми комплексами представлены на рисунке ниже.
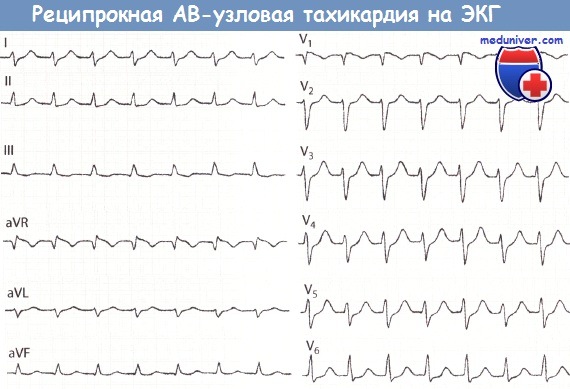
Реципрокная АВ-узловая тахикардия.
Вегетососудистая листания. Зубец Р в отведении V1 виден сразу после комплекса QRS (типичная, или «slow-fast« форма: RP
Особенности ЭКГ при реципрокной АВ-узловой тахикардии:
• Зубец Р обычно дифференцируется недостаточно четко
• Комплексы QRS узкие
• ЧСС: обычно колеблется в пределах 150-220 в минуту
• Встречается обычно у лиц без сердечной патологии , реже - при ИБС
• Лечение: вагусные пробы, верапамил
Учебное видео ЭКГ при АВ узловой реципрокной re-entry тахикардии (АВРТ, АВУРТ)

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

