Потеря зрения после дтп
Внезапная слепота. Нервно-психические нарушения при внезапной потере зрения
Внезапно возникающая слепота или даже значительное снижение зрения, нарушающее привычную жизнедеятельность, являются для человека одним из самых тяжелых психических потрясений. Как мы уже указывали, орган зрения является одним из основных, генеральных анализаторов, обеспечивающих всю визуальную информацию о внешнем мире и возможность соответствующей адаптации в окружающей среде. На определенный отрезок времени, пока не наступит компенсация, внезапно ослепший человек становится беспомощным, что нередко приводит к острым психотическим реакциям, в ряде случаев затягивающимся на длительное время.
Следует отметить, что как при той или иной патологии со стороны офтальмологической сферы развиваются тяжелые нервно-психические нарушения, так и различные расстройства функции этой сферы типа амблиопии, амавроза, птоза, блефароспазма и др. возникают при многих заболеваниях психогенной природы (неврозы, реактивные состояния, декомпенсации, психопатии).
Kalxthoff, обследовав около 7000 больных с психогенной амблиопией, отмечал, что у детей моложе 15 лет указанная патология встречается в 5 раз чаще, чем у взрослых.
Несомненно, что у лиц, внезапно ослепших в зрелом возрасте, органическая симптоматика, обусловленная основным заболеванием, приведшим к слепоте, усложняется функциональными психогенными нарушениями и самим фактом снижения или потери зрения. Здесь немалую роль в оформлении патологических расстройств играет структура личности заболевшего. Так, L. Cholden считает, что психическая реакция на слепоту тесно связана с особенностями структуры личности до возникновения слепоты. Чем больше обнаруживалась зависимость человека от окружающих до потери зрения, тем выраженнее и острее у него реакция на слепоту.
L. Cholden, G. Adams, I. Pearlmen указывают, что, помимо невротических реакций на потерю зрения, нередко у ослепших развивается тревожная депрессия, иногда с упорными суицидальными мыслями и действиями. Потеря зрения, по мнению F. Deutsch, приводит к эмоциональному конфликту и развитию тревоги.

Как мы указывали в предыдущих статьях на нашем сайте, у слепорожденных отмечается определенное своеобразие психических функций: восприятий, представлений, памяти, эмоционально-волевых реакций. У этих лиц развитие и формирование психики происходят в условиях зрительной депривации — выключения зрения, приводящего к нарушению адаптационно-приспособительной функции организма. Адаптация у слепорожденных наступает медленно, постепенно, по мере роста ребенка и расширения объема его жизненно-социальных функций.
У лиц, ослепших в зрелом возрасте, процесс формирования психики практически уже завершился, сложилась определенная личностная структура; кроме того, до потери зрения они уже были в той или иной степени адаптированы в окружающей обстановке. Поэтому потеря зрения для них — не исходное состояние, как это имеет место у слепорожденных или ослепших в раннем детстве, а полный крах всех жизненных планов и надежд.
Начиная с 1970 г. нами (совместно с А. И. Семеновым) изучались психопатологические нарушения у лиц, внезапно ослепших в зрелом возрасте (до 45 лет). В условиях офтальмологического стационара и амбулатор-но были обследованы 133 человека, преимущественно мужчины (75%). Основным методом исследования явился клинико-динамический с использованием экспериментально-психологических методик (ассоциативно-словесный эксперимент, антонимический ряд, заучивание 10 слов и Др.). Одновременно проводилось неврологическое и электроэнцефалографическое обследование.
Из числа подвергшихся изучению были исключены лица с психическими заболеваниями, органическим поражением головного мозга с психическими нарушениями, а также с выраженными психопатическими чертами.
Причиной слепоты в основном были травматическое поражение глаз, химический ожог и отслойка сетчатки длительность слепоты колебалась от 2 до 5 лет. Боле 60% больных потеряли зрение в возрасте до 35 лет. Дл обследования отбирались лица не старше 45 лет с то целью, чтобы исключить возможность влияния на кли ническую картину проявлений церебрального атероскле роза.
У 30% обследованных наблюдалось остаточное зрение в виде светоощущения.
В профессионально-социальном плане до потери зрения больные распределялись следующим образом: рабочие и крестьяне — 64%, служащие и учащиеся — 36% и 56% обследованных состояли в браке.
А. И. Семенов выделяет три этапа невротической реакции, возникшей в ответ на слепоту: первый этап — острый реактивный; второй — переходный, длящийся до 3 лет, во время которого наступает либо практическая адаптация к слепоте, либо постепенно нарастают патохарактерологические, преимущественно невротические, изменения в структуре личности; третий этап характеризуется формированием стойких патохарактерологических черт (психопатизация личности).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Травма головы или глаз — довольно распространенное явление. Им часто подвержены дети, которые падают и ударяются во время активных игр, рабочие на производстве, спортсмены и другие категории населения. Существует несколько разновидностей таких травм, которые могут вызвать негативные последствия для зрения. В чем же заключается их опасность?
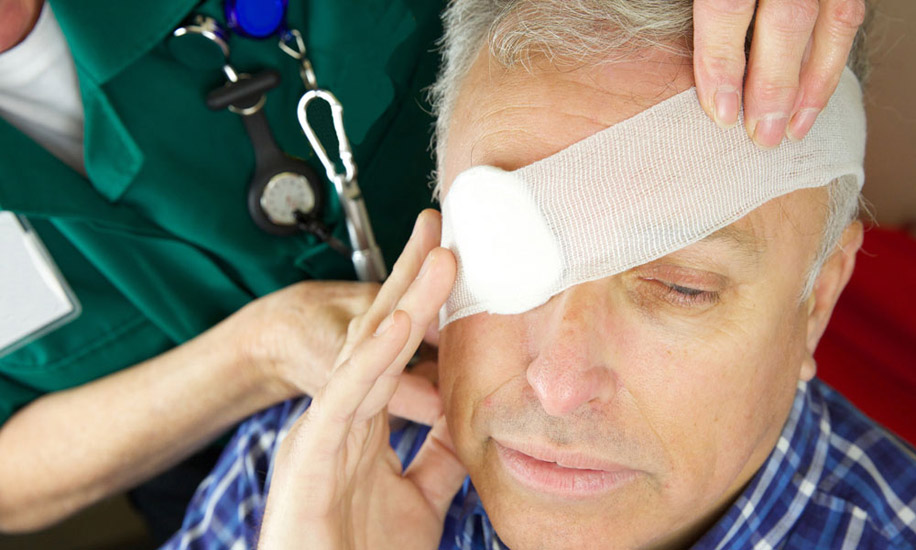
Даже незначительное на первый взгляд повреждение зрительных органов или ушиб головы могут вызвать патологические процессы в глазном яблоке. Риск заключается и в том, что результаты удара, ожога, ушиба или другой травмы могут вообще никак не проявляться долгое время, а затем обнаружиться в уже запущенной стадии и привести к потере зрения. Рассмотрим виды глазных и черепно-мозговых травм и их возможные последствия.
Какие бывают травмы глаз?
В зависимости от причины, вызвавшей повреждение, можно разделить глазные травмы на следующие разновидности:
проникающие и сквозные ранения;
ожоги различного рода (химические, термические).

Проникающие ранения могут быть вызваны любым острым предметом, который рассекает ткани и углубляется внутрь на некоторое расстояние: например, при попадании в глаз стекла, ветки дерева, проволоки и т.п.
Тупые травмы (контузии) происходят от попадания в область глазницы какого-либо крупного предмета, вызывающего сильный ушиб прилегающих тканей. Например, такие повреждения нередко возникают во время командных игр с мячом: баскетбола, регби, волейбола. Скорость полета мяча в них может достигать 200 км/час. При попадании снаряда на такой скорости в лицо может произойти не только ушиб мягких тканей, но и перелом носа, скуловой кости, дна глазницы, а ее содержимое может переместиться в гайморову полость. Тупая травма нередко вызывает гифему — кровоизлияние в переднюю полость глаза, резкое повышение внутриглазного давления.
Попадание в глаз различных бытовых жидкостей (чистящие средства, нашатырный спирт, лак или краска для волос) вызывает ожог слизистой оболочки различных степеней. Также может произойти ожог глаз сваркой, кварцевой лампой, открытым огнем. Попадание в глаз различных мелких частиц (пыли, песка, металлической стружки) часто провоцирует серьезные травмы.
Какие субъективные ощущения возникают после травм?
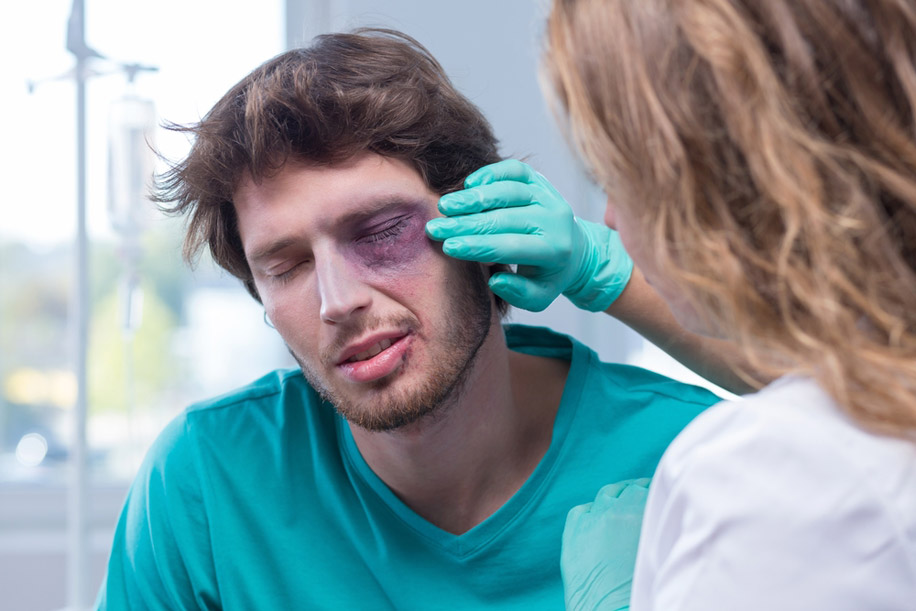
В зависимости от вида повреждения у пострадавшего могут наблюдаться различные неприятные симптомы. Однако не всегда выраженная травма говорит о степени ее опасности. Устрашающая внешне гематома заживет, рана на веке затянется, а вот внутри могут происходить опасные процессы (развитие глаукомы, отслоение сетчатки), которые первое время вообще себя никак проявлять не будут. Итак, на какие признаки нужно обратить внимание после повреждения органов зрения?
Покраснение глаз. Это говорит о том, что при механическом повреждении мелкие сосуды лопнули и произошло кровоизлияние в глазное яблоко.
Ухудшение качества зрения. Происходит при проникающих ранениях, ожогах, повреждении роговицы или хрусталика в момент тупого удара.
Кровоизлияние в ткани век, диплопия, нарушение подвижности глаза. Такое может произойти от сильного удара в область глазницы, перелома стенок орбиты, а также повреждения мышц, отвечающих за движения глаз.
Режущая боль при моргании, повороте глазного яблока, усиленное слезотечение, фотофобия. Это возникает, как правило, из-за тупых травм или ожогов, когда внутренняя поверхность века трется о поврежденную часть глаза.
Как могут повлиять на зрение некоторые травмы глаз?
Последствия повреждений могут быть очень печальными. Основные причины, приводящие к потере зрения — ожоги глаз различных видов, контузии и проникающие ранения с повреждением внутренних структур глаза. Если такой случай произошел, то необходима госпитализация и проведение терапевтического или хирургического лечения.

Так, сильный химический ожог может вызвать разрушение сетчатки и сосудистой оболочки, их отслоение друг от друга, а также повреждение стекловидного тела и хрусталика глаза. Щелочь, попавшая в глаза, приводит к атрофии зрительного нерва, образованию бельма, вторичной глаукомы, помутнению зрения. Особо едкое вещество может вызвать отмирание тканей роговицы и конъюнктивы. При получении химических и иных видов ожогов нужно немедленно обратиться в клинику, где врач определит степень тяжести травмы и назначит соответствующее лечение.
Проникающие ранения глаза, тем более с попаданием в него инородных частиц, также может вызвать негативные последствия для зрительных функций. Так, нередко начинают развиваться гнойные процессы в структурах глаз, например, серозный иридоциклит. При этом во внутренних оболочках глаза накапливается гной, возникают болезненные ощущения, наблюдается ухудшение качества зрения, зрачок сужается. При повреждении в области лимба может произойти помутнение хрусталика и развиться травматическая катаракта.
Попавшие в глаз металлические стружки окрашивают его в бурый цвет (железо) или же в желто-зеленый (медь). Такие инородные предметы вызывают заболевания сидероз или халькоз, от которых сужается поле зрения, может развиться вторичная глаукома, произойти отслоение сетчатки, и, как следствие, наступить слепота.
Последствия различных повреждений органов зрения могут проявиться даже через несколько месяцев или лет. Вот почему в случае получения травмы необходимо обязательно обратиться к специалисту для полного обследования внутренних структур, в том числе и глазного дна, а затем совершать профилактические осмотры минимум раз в полгода.
Почему проверять нужно зрение после черепно-мозговых травм?
Этот вид травм также очень распространен, особенно среди детей, которые нередко ударяются головой при подвижных играх и получают сотрясение головного мозга. После травмы ребенка следует обязательно отвести к травматологу и окулисту. Дело в том, что ушибы и удары головой нередко вызывают различные нарушения в глазных структурах — по данным Центра нейрохирургии, это происходит в 75-80% случаев. Вот что может произойти при сотрясении мозга:
разрыв зрительного нерва в момент удара;
разрыв сетчатки, отслоение ее от сосудистой оболочки;
травматическая нейропатия зрительного нерва;
резкое повышение внутриглазного давления, и, как следствие — развитие глаукомы.
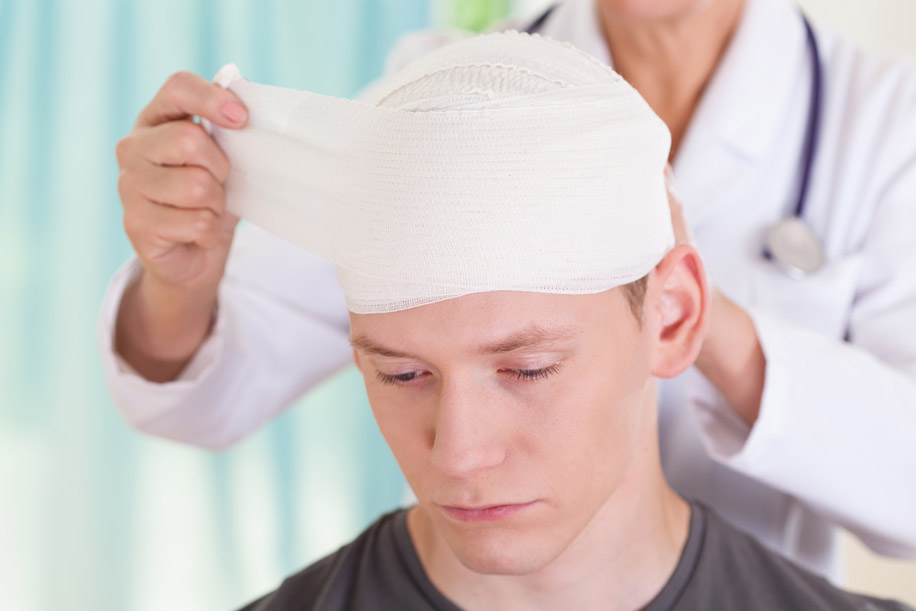
Последствия черепно-мозговых травм могут развиваться в течение долгих лет после их наступления. Та же отслойка сетчатки происходит постепенно, поначалу никак не проявляясь, а затем обнаруживается уже в поздней стадии.
Часто пострадавшие склонны списывать головную боль и помутнение зрения на банальную усталость при зрительном перенапряжении, а опасные заболевание тем временем прогрессируют.
Диагностика и лечение
При обращении к врачу после травмы головы или глаз, он назначит проведение диагностики: рентген, исследование состояния глазного дна и сетчатки, энцефалограмму, МРТ и другие анализы по необходимости. Терапия травм направлена на получение двух результатов: сохранение самого глаза как анатомического органа и его структур и восстановление зрения. При слишком позднем обращении к специалистам, несмотря на все их старания и возможности современной медицины, положительного результата не всегда удается достичь. Очень часто непоправимые последствия наступают именно из-за небрежного и невнимательного отношения к своему здоровью.
Метод лечения выбирается в зависимости от вида повреждения.
Проникающие ранения требуют госпитализации и хирургической операции, особенно если в глаза попали инородные предметы. При ожогах проводится тщательное промывание и затем назначается закапывание в глаза. Если наступила гифема (кровоизлияние в глаз), то выписываются препараты аминокапроновой кислоты и антифибринолитики. При сильных степенях, когда затронута роговица, проводится операция. При значительном повреждении хрусталика может быть произведена его замена на интраокулярную линзу.
Проверять качество зрения необходимо после травм глаз и головы, чтобы избежать развития негативных последствий. С помощью приборов врач увидит изменения в структурах глаз, даже если внешне все выглядит в порядке. Статистика говорит, что в 80% случаев слепоты можно было бы избежать, если бы человек вовремя обратился к офтальмологам.
Изменения глаз при черепно-мозговой травме. Особенности
При боевых травмах черепа и мозга часто имеют место изменения со стороны органа зрения. Они происходят на почве непосредственного повреждения коркового отдела зрительного анализатора, зрительных путей и черепномозговых нервов, иннер-вирующих глаз и его придатки, либо вторичным путем, в результате вызванных травмой центральной нервной системы рефлекторных расстройств мозгового кровообращения, повышения внутричерепного давления, воспалительных процессов в веществе мозга и его оболочках и т. п.
Изменения могут быть констатированы со стороны различных отделов органа зрения: век, глазницы, глазодвигательного аппарата, глазного дна, зрительных путей. Они могут возникнуть в момент ранения или спустя некоторое время после него.
Кровоизлияния в глазницу на почве переломов черепа могут сопровождаться появлением экзофталма, смещением или ограничением подвижности глазного яблока. Субъективно эти смещения выражаются иногда в появлении диплопии, не укладывающейся в обычную схему мышечных диплопии.
Переломы основания черепа иногда распространяются в виде трещин на зрительный канал; переломы лобной чешуи распространяются на верхнюю стенку глазницы; переломы верхней челюсти— на нижнюю стенку глазницы.
На почве травматического разрыва внутренней сонной артерии в пещеристой пазухе и образующегося при этом соустья между ними может возникнуть пульсирующий экзофталм. При этом, кроме выпячивания глазного яблока, можно обнаружить расширенные и извитые сосуды век и глазного яблока, а также пульсацию его, видимую или прощупываемую пальцем.
С помощью стетоскопа, приложенного к векам, удается прослушать дующий шум. В верхне-внутреннем углу глазницы иногда удается прощупать утолщенную и пульсирующую верхнюю глазничную вену.
Пульсирующий экзофталм беспокоит пострадавшего мучительным шумом в голове и косметическими нарушениями. В таких случаях приходится прибегать к оперативному лечению (перекручивание и перевязка верхней глазничной вены по С. С. Головину; перевязка общей сонной артерии на шее). Техника этих вмешательств описана в специальных руководствах по глазной хирургии.

Изменения двигательного аппарата, чувствительности и трофики глаза при черепно-мозговых травмах
При травмах черепа могут наблюдаться различные двигательные, чувствительные и трофические расстройства со стороны органа зрения. Чаще всего это — параличи или парезы, связанные с распространением переломов и трещин костей черепа на область глазницы.
Но наряду с такими расстройствами при травмах черепа могут иметь место параличи на почве внутричерепных поражений соответствующих нервных стволов и ядер. Сюда относятся параличи наружных глазных мышц, нарушения ассоциированных движений, паралитический птоз и лагофталм, зрачковые расстройства. Основной причиной их являются переломы основания черепа и кровоизлияния в вещество мозга (преимущественно на дне IV желудочка).
Из двигательных нервов наиболее часто поражается при травмах черепа отводящий нерв и несколько реже — блоковидный, глазодвигательный и лицевой нервы. Возникающие параличи могут носить изолированный или комбинированный характер.
Более частое повреждение отводящего нерва находит себе объяснение в его анатомических особенностях: он тесно прилегает к пирамиде височной кости, легко ранимой при переломах основания черепа.
Поражения глазодвигательного нерва могут локализоваться в любом пункте на его протяжении. В зависимости от локализации повреждения будут наблюдаться те или иные симптомы: мидриаз, паралитическое косоглазие, птоз или комбинация их. При травматических параличах глазных мышц редко наблюдается диплопия. Е. Ж. Трон объясняет это сопутствующим понижением зрения вследствие контузионных изменений со стороны зрительных нервов и глазного дна.
При тупых травмах черепа часто наблюдается одностороннее расширение зрачка с отсутствием реакции на свет. Причиной его являются перелом основания черепа, набухание мозга, субдуральные или эпидуральные кровоизлияния, ведущие к местному повышению внутричерепного давления. Патогенез одностороннего расширения зрачков при тупой травме черепа остается пока недостаточно выясненным.
Обычно расширение зрачка наблюдается на стороне поражения, но в отдельных случаях может иметь место двустороннее расширение зрачков с отсутствием реакции на свет.
Одностороннее расширение зрачка с отсутствием реакции на свет после травмы черепа рассматривается как важный симптом нарастающего сдавления мозга, указывающий на сторону поражения. За состоянием зрачков у таких раненых необходимо систематически и тщательно следить. Чтобы не пропустить появления этого симптома, следует избегать в таких случаях применения мидриатических средств.
Стойкие зрачковые нарушения при травмах черепа давностью больше 20—30 дней заставляют предположить значительное поражение головного мозга (В. А. Смирнов).
Отличить паралич глазных мышц базального происхождения от параличей глазничной локализации можно только по сопутствующим симптомам. На глазничное происхождение паралича указывают имеющиеся иногда явные признаки повреждения глазницы, экзофталм, энофталм, офталмоскопические изменения. В пользу базального характера параличей глазных мышц может говорить наличие одновременного одностороннего поражения ряда черепномозговых нервов.
При ранениях и тупых травмах черепа могут иногда иметь место различные расстройства чувствительности и трофики на почве повреждения тройничного нерва. Они носят характер гиперестезии, гипестезий, анестезий или парестезии кожи век, конъюнктивы и роговицы; извращений конъюнктивального и корнеального рефлексов. На почве повреждений тройничного нерва может развиться невропаралитический кератит.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Восстановление зрения после операции. Психология возвращения зрения у незрячих больных
Нами (совместно с Д. Ч. Теммоевым) была предпринята попытка проследить в клинико-динамическом аспекте, как изменяется психическое состояние у слепых после операций, частично улучшающих или восстанавливающих зрение. С этой целью обследовано 20 слепых в возрасте от 18 до 50 лет, оперированных по поводу нарушения зрения. Длительность слепоты составляла от 5 до 20 лет.
Все обследованные были распределены на две группы. В первую включены пациенты с врожденной и рано приобретенной слепотой. У всех обследованных отмечались присущие слепым особенности моторики, осанки, вегетососудистые нарушения и характерологические девиации. Пациенты были достаточно хорошо социально адаптированы, и у них не отмечалось каких-либо выраженных психических нарушений.
По словам обследованных, они свыклись с наличием у них физического дефекта и объективно оценивали возможные исходы предстоящей операции. Во вторую группу были включены пациенты с частичным зрением от рождения и ослепшие уже в зрелом возрасте вследствие вторичного поражения роговицы (бельмо) или хрусталика (катаракта). Длительность слепоты не превышала 8 лет. Возраст больных колебался от 25 до 50 лет. Их психический статус соответствовал уже описанным выше состояниям. На предстоящую оперативную коррекцию зрения эти больные возлагали очень большие надежды и непосредственно перед операцией были беспокойны, тревожны, плохо спали.
Психические нарушения в послеоперационном периоде у пациентов первой и второй групп имели свои особенности. По характеру их течения в послеоперационном периоде мы выделили 3 стадии: первая — стадия острой симптоматики, продолжавшаяся от нескольких часов до 2 дней; вторая — стадия подострых психических реакций длительностью 1 — l,5 мес; третья — стадия затяжных психических реакций в результате восстановления зрительной афферентации.

У пациентов первой группы психические нарушения были более выражены. На первой стадии (т. е. в первые часы и дни после операции) у них в ответ на поток зрительных импульсов наблюдалась бурная реакция, напоминавшая шоковую. Это проявлялось в виде двигательного беспокойства, тревоги, неопределенных страхов. Больные недостаточно четко ориентировались в окружающем и жаловались на головную боль, ухудшение общего состояния и резкую слабость.
При этом наблюдались выраженные вегетососудистые расстройства (явления гипергидроза, сухость во рту, тахикардия), дисфукция желудочно-кишечного тракта и др. Указанные расстройства довольно быстро купировались назначением транквилизаторов.
Это состояние продолжалось от 3 нед до 1,5 мес. Его нормализация происходила постепенно. В этих случаях были эффективными психотерапия и назначение небольших доз транквилизаторов. При обследовании через год после операции у больных обнаруживалась довольно выраженная эмоциональная лабильность с частым развитием астенодепрессивных состояний. Наблюдавшиеся до операции характерологические особенности, свойственные слепым, обострялись и усложнялись.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Травмы глаза могут не быть проникающими, а носить характер контузии – интенсивного механического сотрясения или удара. Однако чаще ушиб глазного яблока сочетается с нарушениями целостности роговицы – от лёгкой раны с повреждением лишь внешнего эпителиального слоя до серьёзных травм, затрагивающих глубинные структуры глаза.

Поскольку по бокам глаз естественным образом защищён утолщёнными краями глазницы, вектор контузии обычно направлен снизу и спереди внутрь глаза. Ушиб представляет собой резкое и очень быстрое сдавление с одновременным пикообразным повышением внутриглазного давления. Такое развитие событий даже при лёгкой контузии приводит к повреждению хрупких внутриглазных структур. Если же сила удара достаточно велика, возможен даже разрыв плотной наружной капсулы глаза.
Симптомы контузии глазного яблока
Наиболее распространенный симптом контузии – кровоизлияния в стекловидное тело и переднюю камеру глаза. Это может свидетельствовать о повреждении не только сосудов, но и радужной оболочки и/или цилиарного тела. В тяжёлых случаях происходит иридодиализ – отрыв радужной оболочки от её корня. После рассасывания образовавшихся сгустков крови в этом случае обнаруживается чёрное отверстие (при исследовании с помощью офтальмоскопа оно имеет ярко-красный оттенок). Отрыв радужки приводит к деформации зрачка. Сквозь зону отрыва могут быть видны хрусталик и волокна цинновой связки. Иногда наблюдаются лишь частичные надрывы; в других случаях линии разрывов расходятся радиально. Если контузия охватывает цилиарное тело, на это может указывать светобоязнь, боли при пальпации глаза, а также развитие острой цилиарной инфекции.
Если контузия приводит к разрывам сосудистой оболочки, их локализацию возможно определить посредством офтальмоскопии только после рассасывания гематом.
Опаснейшее осложнение ушиба глазного яблока – отслоение сетчатки. Разрыв сосудов может привести к нарушению питания ретинальной ткани и мгновенному (или отсроченному) её отслоению. К сожалению, в случаях контузии наибольший статистический риск приходится на зону жёлтого пятна – чаще всего страдает самая чувствительная к свету область сетчатки, обеспечивающая четкое центральное зрение.
Случаи, когда ушиб глазного яблока приводит к разрыву его наружной капсулы, являются, безусловно, наиболее тяжёлыми. Нарушение целостности склеры обычно имеет серповидную форму и возникает в верхней части глазного яблока. Такая рана может сочетаться с разрывами конъюнктивы или быть подконъюнктивальной.
Разрыв склеры, как правило, располагается в 1-2 мм от лимба и соответствует положению шлеммова канала. Именно в этой области толщина склеры минимальна. Если склера разрывается в других частях, рана имеет неровные очертания и угрожает выпадением внутренних структур глазного яблока.
Нередко обширные кровоизлияния затрудняют точную диагностику, поскольку локализация и площадь раны скрыты гематомами. В этом случае факт разрыва или контузии устанавливается по косвенным признакам: снижению внутриглазного давления, пигментации стекловидного тела, болезненности.
Острота зрения при контузионном отёке также существенно снижается из-за диффузного помутнения роговицы, вследствие реактивной гипертензии глаза или на фоне образовавшейся эрозии эндотелия.
Наиболее глубоко расположенный зрительный нерв в результате ушиба может повреждаться костными осколками и/или инородными телами. Также он может быть сдавлен гематомой в процессе обширного кровоизлияния. Симптоматика при этом включает расстройства зрительных функций: изменение полей зрения, нечёткость, двоение и пр. Сильное сдавление диска зрительного нерва может результировать и полной слепотой. Зрачок при этом расширен, сочувственная реакция сохранна, но отсутствует реакция на свет.

Степени тяжести
По степени тяжести контузии классифицируют следующим образом:
1 степень (легкая)- острота зрения пострадвашего не страдает по результатам выздоровления. Могут отмечаться проходящие признаки, такие как: эрозия и отек роговицы, парез цилиарной мышцы, невыраженная гифема). Лечение медикаментозное.
2 степень (средней тяжести) - имеются выраженные травматические повреждения структур глаза, которые не проходят самостоятельно, требуя хирургического лечения. У пациента находят кровоизлияния в четчатку и стекловидное тело, отрыв связок хрусталика (сублюксация), травматическую катаракту.
3 степень (тяжелая) - тяжелые повреждения структур глазного яблока: отрыв (вывих) хрусталика в стекловидное тело, отслоение сетчатки, гемофтальм. Требуется витреоретинальная хирургия в условиях стационара, реконструктивные вмешательства.
Осложнения (негативные последствия)
К наиболее частым осложнениям ушиба в посконтузионном периоде относятся гипертензия и гипотония глаза, а также изменения переднего отдела увеального тракта.
В гипертензии после ушиба различают две фазы: незамедлительно развивается рефлекторное повышение ВГД сосудисто-нервного генеза, затем следует отток жидкости, который продолжается в течение 1-2 суток и может привести к гипотонии.
Вторая фаза гипотонии отмечается в течение недель и даже месяцев после контузии. Известны случаи, когда отдалённые последствия ушибов глаза проявлялись глаукоматозными нарушениями через 10-15 лет вследствие посттравматических изменений в радужно-роговичном угле.
Гипотония после контузионной компрессии встречается реже и развивается, как правило, на фоне разрывов в переднем отрезке глазного яблока. Устойчивая глубокая гипотония приводит к миопии и отёку диска зрительного нерва.
Прогноз при контузиях глазного яблока зависит от возникших нарушений и развившихся реактивных явлений. На исход и продолжительность восстановительного периода влияют следующие факторы:
- степень поражения сосудистой системы;
- изменения офтальмотонуса;
- локализация и площадь травмированных тканей;
- объём и локализация кровоизлияний;
- наличие/отсутствие воспалительного процесса после травмирования.

Лечение при ушибах глазного яблока
В ближайшем периоде (1-2 недели после контузии) лечение включает:
- седативные средства (валериана, соединения брома, люминал);
- препараты, стимулирующие отвод жидкости (2%-ный или 3%-ный раствор хлорида кальция, внутривенные инъекции глюкозы, мочегонные средства);
- тромболитические и тромбопрофилактические препараты;
- лекарственные средства с эффектом укрепления сосудистых стенок;
- противовоспалительные капли и мази.
Дальнейшая тактика определяется по мере рассасывания гематом, что делает возможной точную диагностику масштаба и характера имеющихся вследствие травмы повреждений. Могут быть назначены:
- при снижении прозрачности хрусталика – тауфон, витаминные и антиоксидантные комплексы;
- при изменениях в ретинальной ткани – внутривенные инъекции 10%-ного раствора хлористого натрия, пероральный прием дицинона и аскорутина;
- при контузиях цилиарного тела – анальгетики, в случае гипертензионной тенденции – 0,5%-ный раствор тимола, 0,1%-ный раствор дексаметазона в форме глазных капель четырежды в день;
- при механическом разрыве склеры – 11,25%-ный раствор левомицетина в каплях и 20%-ный раствор сульфацил-натрия;
- при ретробульбарной гематоме – таблетированный диакарб в однократной дозе 250 мг, 0,5%-ный раствор тимолола в конъюнктивальный мешок, внутривенная инъекция 20%-ного раствора маннитола;
- при повреждениях радужной оболочки: в случае мидриаза – 1%-ный раствор пилокарпина, в случае миоза – 1%-ный раствор циклопентолата;
- при контузиях сосудистой оболочки – аскорутин и дицинон перорально, осмотерапия: 10 мл 10%-ного раствора хлористого натрия или 40%-ный раствор глюкозы 20 мл как внутривенная инъекция;
- при смещениях хрусталика – антисептические глазные капли (напр., 0,25%-ный раствор левомицетина), в случае повышения ВГД – 0,5%-ный раствор тимолола, перорально таблетки диакарба.
Хирургическое вмешательство при ушибе глазного яблока показано в следующих случаях:
- вывих хрусталика с выходом в переднюю камеру глаза;
- субконъюнктивальные разрывы роговой оболочки и/или склеры;
- ушибы и разрывы век и конъюнктивы.
Если последствия контузия требуют хирургического вмешательства, такая помощь должна оказываться неотложно или в кратчайшие сроки.
Здравствуйте! У меня травма глаза. Врач поставил диагноз:разрыв конъюнктивы. Назначил лечение: солкосерил, эритромицин, дексатобропт. Подскажите пожалуйста возможно ли добавление Баларпан-Н? Спасибо! С Уважением Николай!
Здравствуйте, Николай.
Баларпан Н - это средство, улучшающее регенерацию роговицы (в т.ч. при травмах глаза).
Таким образом, его добавление в схему лечения имеет смысл, если была травмирована помимо конъюнктивы и роговая оболочка.
Здравствуйте.У меня вот такой вопрос.Что такое может быть и как деагностировать?У меня год назад был перелом внутренней орбиты левого глаза пролечилась без хирургии сейчас при наклоне головы вниз мне в нутри что то будто мешает как будто что то там опухло и когда я прямо смотрю вниз у меня диплопия а еще идут отклонения по неврологии:правая сторона головы будто заложена,давление,бывает плохо кажется что сейчас упаду рябь в левом глазу,когда ляжу посплю вроде проходит а диплопия вниз остается.Что вы мне посоветуете пройти и какие снимки могут увидеть что там?У офтальмолога была зрение -0.6,давление глазного нет,по одному глазу если смотрю то норм.
Здравствуйте.
В таких случаях обычно делают МРТ головы (включая глазницы), после чего требуется консультация двух специалистов - невролога и страболога (офтальмолог, который специализируется на глазодвигательных нарушениях).
Читайте также:

