Иммобилайзер при гайморите можно делать
Каковы диагностические признаки острых и хронических синуситов? Показаны ли антибиотики, и если да, то в каком случае? Каких пациентов стоит направлять к специалистам? Oбзоры, касающиеся диагностики и лечения болезней придаточных
Каковы диагностические признаки острых и хронических синуситов?
Показаны ли антибиотики, и если да, то в каком случае?
Каких пациентов стоит направлять к специалистам?
Oбзоры, касающиеся диагностики и лечения болезней придаточных пазух носа (ППН), чаще всего вызывают множество новых вопросов, поскольку точный диагноз осложняется неспецифичностью неинвазивных методов обследования. Эмпирическое лечение, особенно с помощью антибиотиков, как правило, считается успешным, хотя во многих случаях наступает спонтанное выздоровление без какого-либо лечения.
Цель этого обзора — осветить современные представления о природе воспаления ППН и дать логические и фактические обоснования медикаментозного либо хирургического лечения.
Анатомия и физиология. Носовая полость и ППН наделены важными физиологическими функциями. Преимущественно через полость носа проходит вдыхаемый и выдыхаемый воздух, поэтому нос должен обладать защитными механизмами, способными оградить воздухоносные пути от вдыхаемых патогенов и инородных тел.
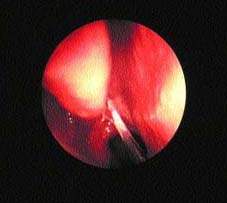 |
| Рисунок 1. Слизь стекает назад в носоглотку вследствие движений ресничек |
Железы реснитчатого эпителия носа и ППН производят поверхностный слизистый слой. Он задерживает частички веществ, а реснички, находящиеся в постоянном движении, проталкивают их назад, в носоглотку (см. рис. 1).
И верхнечелюстная, и лобная пазухи вентилируются через каналы, в свою очередь проходящие через переднюю решетчатую область. Очень важно, чтобы эти пути оставались проходимыми, поскольку нормальный отток слизи нужен для поддержания воздухонаполнения пазух.
Важная роль передних клеток решетчатого лабиринта и среднего носового хода в физиологии ППН подтверждается тем, что эта область получила название “остеомеатальный комплекс” (рис. 2). Считается, что легкое ограниченное воспаление в этой области может привести к вторичному инфицированию верхнечелюстного и фронтального синуса. Это во многом справедливо, хотя патогенез синуситов более сложен.
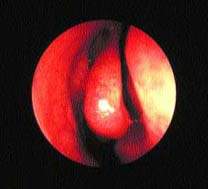 |
| Рисунок 2. Нормальный средний носовой ход — область “остиомеатального комплекса” |
Микробиология. Носовая полость и ППН заселены нормальной бактериальной флорой; в норме там обнаруживаются те же микроорганизмы, что и в инфицированных пазухах. Многие инфекционные процессы в пазухах имеют вирусную природу; бактерии присоединяются вторично.
При остром синусите чаще всего выделяют Streptococculs pneulmoniae, Heamophiluls influlenzae и Moraxella catarrhalis.
При хронических синуситах обычно присутствуют те же микроорганизмы, а также анаэробы, такие как штаммы Fulsobacteriulm, Staphylococculs aulreuls, изредка грамотрицательные бактерии, например штаммы Pseuldomonas. В последние годы участились случаи диагностики синуситов, вызванных грибами, как правило, у иммунодефицитных пациентов. Чаще всего обнаруживаются штаммы Aspergilluls, а выраженность клинических проявлений зависит от имунного статуса пациента.
 |
| Рисунок 3. Гной в среднем носовом ходе при остром синусите |
Все больше диагностируется аллергических синуситов, часто ассоциированных с назальными полипами.
Клиника. С позиций оториноларингологической хирургии понятия об анатомии, физиологии и патологии ППН в корне изменились с появлением жесткой эндоскопии носовой полости и возможности компьютерного сканирования (КТ) синусов.
Однако ни один из этих диагностических методов не доступен для врача общей практики, которому нередко приходится ставить диагноз и лечить синусит на основании клинических симптомов.
Часто жалобы больных при остром и хроническом синуситах совпадают, поэтому своевременный подход предполагает, что при попытке различать эти состояния врач опирается скорее на патофизиологию, чем на соображения длительности заболевания.
 |
| Рисунок 4. Компьютерное сканирование синусов |
Синусит считается острым, когда инфекция разрешается под действием медикаментозной терапии, не оставляя значительных повреждений слизистых. Острые эпизоды могут быть рецидивирующими по своей природе; хронический синусит — постоянное заболевание, которое не поддается только медикаментозному лечению. При разграничении этих состояний проблема заключается в том, что для хирургического лечения всегда находятся показания, хотя в действительности многим пациентам достаточно длительной медикаментозной терапии. Кроме того, хирургическое вмешательство не дает стопроцентного успеха.
У многих пациентов с острым синуситом в анамнезе началу заболевания предшествует простуда. Симптомы, позволяющие предположить развитие острого синусита:
- гнойные выделения из носа;
- заложенность носа;
- боли и болезненность при обследовании;
- лихорадка и озноб.
В некоторых случаях имеются местные симптомы, позволяющие заподозрить вовлечение различных синусов. При диагностике наиболее достоверным симптомом является жалоба на гнойные выделения из носа или выявление их при обследовании (рис. 3).
Если пациент страдает головными или лицевыми болями при отсутствии гнойных выделений, скорее всего, это не синусит.
При невылеченном синусите инфекция иногда распространяется за пределы пазух, приводя к серьезным осложнениям. Чаще это случается при инфицировании лобной и решетчатой пазух; более всего осложнениям подвержены дети.
При распространении инфекции из фронтального синуса вперед мягкие ткани лба становятся отекшими и болезненными. Первоначально развивается целлюлит, затем субпериостальный абсцесс. Распространение через заднюю стенку фронтального синуса приводит к внутричерепным осложнениям, таким как менингит, субдуральная эмпиема или абсцесс передней доли.
При воспалении решетчатой пазухи инфекция распространяется через тонкую кость бумажной пластинки, приводя к поражению глазницы, сопровождающемуся целлюлитом и орбитальным абсцессом. Нелеченые инфекции глазницы почти всегда ведут к слепоте.
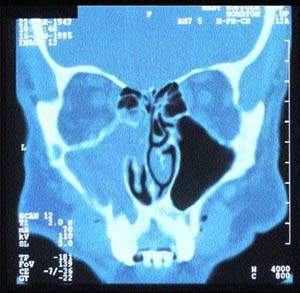 |
| Рисунок 5. Компьютерная томограмма синусов, демонстрирующая односторонний хронический синусит |
При подозрении на осложненный синусит, особенно при отеке мягких тканей глазницы у ребенка, необходима срочная консультация оториноларинголога и уточнение диагноза путем компьютерного сканирования.
Клиническая картина хронического синусита разнообразна. Как и при острой инфекции, заложенность носа и гнойное отделяемое являются постоянными симптомами.Температура не повышается либо повышается умеренно, а жалобы на общее недомогание, головную и лицевую боль типичны. Дополнительно многие пациенты жалуются на снижение обоняния, при этом они чувствуют отвратительный запах гноя в носу.
Простое клиническое обследование носовой полости с помощью отоскопа позволяет обнаруживать крупные полипы; маленькие полипы видны только при эндоскопии носа.
| Промывание верхнечелюстного синуса под местной анестезией теряет былую популярность, так как редко приносит длительное облегчение |
За прошедшее десятилетие участились случаи диагностики острых и хронических синуситов у детей, особенно в Северной Америке. Диагностика и лечение детских синуситов осложняется многими факторами.
Рецидивирующие симптомы поражения верхних дыхательных путей у детей проявляются достаточно часто и, как правило, свидетельствуют о наличии заболевания миндалин и аденоидов, а не первичного синусита. Компьютерное томографическое сканирование детей с симптомами поражения верхних дыхательных путей часто выявляет аномалии ППН, особенно верхнечелюстных.
Клинический опыт показывает, что симптомы синуситов у детей часто сами проходят с возрастом, при этом до сих пор не установлено, вырастают ли из “сопливых” детей “сопливые” взрослые.
Нет сомнения в том, что хронический синусит встречается и у детей, особенно если имеется нарушение функции реснитчатого эпителия. Однако большинство британских лор-хирургов считают, что, насколько это возможно, необходимо придерживаться консервативных методов лечения детей.
Обследование. В общей практике диагноз “синусит”, как правило, ставится на основании клинических данных.
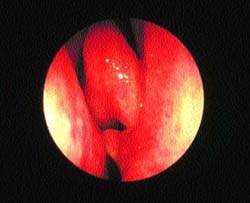 |
| Рисунок 6. “Шпора” перегородки носа, врезающаяся в среднюю носовую раковину, — возможная причина “контактных болей” |
Плоскостная рентгенография пазух чрезвычайно неспецифична и малоинформативна для выявления патологических изменений. Аномалии на таких рентгенограммах обнаруживаются у половины населения. Так, на рентгенограмме может быть выявлено утолщение слизистой верхнечелюстной пазухи, что не совпадает с результатами прямой эндоскопии. Несмотря на это, к плоскостным снимкам прибегают довольно часто, особенно при хронических симптомах.
В руководстве, изданном Королевской коллегией радиологов, говорится, что плоскостная рентгенография не является обязательным рутинным исследованием при заболеваниях ППН].
Наиболее специфичным методом оценки анатомии и патологии пазух носа является компьютерная томография, как правило, в проекции венечного шва (рис. 4).
Компьютерное сканирование пазух дает точную информацию об анатомии пациента и наличии патологических изменений (рис. 5). Однако это исследование следует проводить только после специализированного обследования, включающего и назальную эндоскопию.
Острый синусит. При остром синусите единого мнения о выборе антибиотика и продолжительности курса лечения не существует. С одной стороны, согласно рекомендации североамериканских ринологов, антибиотики следует принимать по крайней мере 14 дней или еще 7 дней после исчезновения симптомов. Согласно данным некоторых исследований, антибиотики не имеют преимуществ по сравнению с плацебо, когда речь идет о лечении синуситоподобных симптомов в общей практике .
Наличие столь противоположных точек зрения нередко только сбивает с толку врача общей практики, сталкивающегося с острым синуситом. Опасность назначения длительного курса антибиотиков заключается в развитии антибиотикорезистентности; кроме того, больные нередко отказываются от продолжительного лечения. Неадекватное лечение скрывает в себе риск остаточной инфекции, при этом всегда сохраняется, хоть и небольшая, вероятность развития осложнений.
 |
| Рисунок 7. Перед направлением к специалисту следует попробовать провести интраназальную стероидную терапию |
Многие пациенты, поступающие с симптомами синусита, выздоравливают спонтанно, без приема антибиотиков; задача врача — своевременно определить, есть ли возможность такого выздоровления.
Предполагается, что успешно решить этот вопрос может помочь КТ-сканирование. Пациенты с уровнем жидкости или при наличии тотального затемнения верхнечелюстных пазух нуждаются в антибиотиках, в то время как больные, у которых при сканировании не выявлено никаких отклонений или речь идет только об утолщении слизистой оболочки, скорее всего, могут выздороветь спонтанно.
Английские врачи общей практики не имеют непосредственного доступа к КТ, и вряд ли она будет им предоставлена для диагностики острого синусита, так как пациент при этом подвергается значительному облучению, а кроме того, исследование стоит достаточно дорого.
С чисто симптоматических позиций наличие гнойного отделяемого из носа и заложенность носа — более достоверные признаки инфицирования пазух, чем другие симптомы, такие как головные и лицевые боли. Для больных с первой группой симптомов оправданно назначение антибиотиков.
При выборе антибиотика необходимо учитывать возможность присутствия пенициллин-резистентных штаммов.
Препаратами первого ряда являются амоксиклав, эритромицин и цефалоспорины, например цефиксим. Те же антибиотики могут быть назначены при хронических инфекциях; в этом случае также полезны производные хинолона, такие как ципрофлоксацин.
Часто при остром синусите в качестве дополнительных средств используются противоотечные препараты, как местные, так и системные. Местные противоотечные, например ксилометазолин, уменьшают отек слизистой и улучшают проводимость воздуха, что теоретически ускоряет выздоровление.
Паровые ингаляции, часто с ароматическими добавками, например с ментолом, приносят облегчение пациенту, усиливая ощущение тока воздуха в носовой полости, но объективно не способствуют выздоровлению.
Хронический синусит. Наличие хронической инфекции ППН подразумевает или собственно заболевание слизистой, или анатомическое препятствие аэрации пазух. В любом случае хронический синусит не поддается только антибиотикотерапии.
Краеугольным камнем лечения в данном случае является стероидная терапия, как правило, с назальным путем введения. Смысл назначения стероидов в уменьшении воспалительного отека и улучшении вентиляции пазух.
Местные стероиды назначают в каплях или в форме спрея. Часто оказываются эффективны местные бетаметазоновые капли, которые нужно вводить, соблюдая правильное положение (голова наклонена вниз) (рис. 7), и применять не более шести недель во избежание возникновения системных побочных эффектов. Преимущество новых стероидных спреев (триамцинолон, будезонид) заключается в однократном примении в течение дня, что удобнее для пациента.
Пациентов следует направлять на консультацию к специалисту, если адекватное медикаментозное лечение оказалось неэффективным или при подозрении на более серьезные заболевания, такие как неоплазия или гранулематоз Вегенера. Часто курс интраназальных стероидов облегчает состояние пациентов с рецидивирующими острыми и хроническими синуситами. Такой курс следует провести перед направлением к оториноларингологу.
Имеется ряд симптомов, заставляющих заподозрить неоплазию и требующих раннего направления к специалисту: односторонние кровянистые выделения из носа, онемение лица, диплопия, глухота, обусловленная выпотом в среднем ухе, и определение интраназального объемного образования при обследовании.
Некоторым пациентам показано хирургическое лечение, причем в основном хирурги предпочитают эндоскопическую этмоидэктомию. Пункции верхнечелюстного синуса под местной анестезией теряют былую популярность, так как редко приносят длительное облегчение и чрезвычайно не нравятся пациентам.
Новые хирургические и анестезиологические методики позволяют в большинстве центров проводить операции на пазухах на базе дневного стационара и избегать рутинной послеоперационной тампонады носа.
Лечение лицевых болей. Значительную часть рабочего времени ринолога занимает диагностика пациентов с лицевыми и головными болями. С появлением синусовой хирургии в лечении заболеваний, сопровождающихся этими симптомами, удалось добиться впечатляющих результатов.
Часто симптомы, присущие синуситу, и жалобы, типичные для мигреней и кластерных головных болей, во многом совпадают.
Если у пациента с лицевыми болями отсутствует заложенность носа или гнойные выделения, а результаты эндоскопии и КТ-сканирования нормальные, то, скорее всего, проблема не в носе и придаточных пазухах, и синусовая хирургия здесь неэффективна, хотя не следует сбрасывать со счетов возможность воздействия плацебо.
Недавно возник интерес к так называемой контактной боли. Предполагается, что при этом состоянии носовая перегородка находится в патологическом контакте с боковой стенкой носа. Обычно это происходит, когда от перегородки отходит острая шпора, упирающаяся в среднюю носовую раковину (рис. 6). Как правило, пациенты жалуются на боль вокруг центральной части лица, отдающую в лоб и глазницы.
Избавиться от проявлений простуды можно при помощи специальных спреев, капель, мазей. К сожалению, все эти средства имеют определенные недостатки.
Применение спреев для носа при лечении насморка не является достаточно эффективным. Подобные средства оказывают непродолжительное благотворное действие на очаг заболевания, поэтому не могут заменить качественную ингаляцию.
Капли от насморка при применении стекают в ротовую полость и при воздействии со слюной разрушаются. При проглатывании оказывают негативное влияние на весь организм. Небулайзер в этом случае действует эффективнее, распределяя средство только в полости носа, не давая ему попасть в рот.
Мази от насморка также менее эффективны. Они действуют не во всех отделах носовой полости.
Особенности этого метода лечения
При выборе небулайзера необходимо учитывать некоторую специфику терапии с использованием прибора:
- Применение эфирного масла и отвара целебных трав недопустимо в лечении с помощью ингалятора.
- В ультразвуковых моделях запрещено использование гормональных и антибактериальных препаратов. Для этой цели необходимо выбрать компрессорный ингалятор.
- Для проведения лечения лежачим больным и грудным детям лучше использовать меш-небулайзер.
Кроме этого, все ингаляторы различаются по дизайну. Для детей выпускают небулайзеры в виде игрушек, что позволяет увлечь неусидчивых малышей во время процедуры. Ингаляторы для взрослых также бывают на любой вкус. Благодаря большому разнообразию легко выбрать модель по своему предпочтению и цене.

Средства для лечения гайморита при помощи небулайзера
Гайморит более серьезная болезнь и требует комплексного подхода. Перед ингаляцией применяются сосудосуживающие капли, назначенные врачом. Длительность лечения 7-10 дней. Если и после этого не получен эффект в лечении, применяется гормональное лечение более серьезными препаратами.
p, blockquote 16,0,0,0,0—>
Растворы для ингаляции небулайзером при лечении гайморита применяются разного типа. Это могут быть сосудосуживающие, соляные и щелочные, противовоспалительные, иммуностимуляторные и другие средства. Зачастую используются комбинированные лекарства.
p, blockquote 17,0,0,0,0—>
Растворы от насморка для ингаляций небулайзером
Для ингаляции от насморка в устройство для распыления можно заливать аптечные препараты, травяные, увлажняющие растворы.
Самые безопасные средства – морская вода, физраствор, минеральная щелочная вода. Этими растворами разрешено пользоваться при беременности и кормлении грудью, безопасны они и для детей в любом возрасте.
Ингалирование с помощью небулайзера можно проводить через 60–90 минут после приёма пищи, курс состоит из 8–10 процедур, дышать парами жидкостей 5–10 минут, при использовании народных средств взрослые могут увеличить время до четверти часа.
Лекарства
Против насморка при гриппе, простуде, аллергии используют лекарства с противовоспалительным, противоотёчным, противовирусным действием, а также антигистаминные средства, антисептики, иммуномодуляторы и антибиотики. Практически все средства перед применением разводят физраствором, допускается использование в чистом виде, но предварительно ознакомьтесь с инструкцией.
Фурацилин — антисептик, используемый при рените
Чем делать ингаляции при рините – составы для небулайзера
Деринат — противовирусное средство
Чтобы процедуры были эффективными, все растворы для небулайзера должны иметь температуру человеческого тела, предварительно на устройстве закрепите специальную насадку, предназначенную для устранения патологий носоглотки.
Небулайзер нельзя заправлять эфирными маслами – микроскопические частицы оседают в альвеолах, создают плёнку, которая не пропускает воздух, нарушается газообмен в лёгких. Не подходят для сеансов и сосудосуживающие капли, при проникновении в бронхи препараты вызывают нарушение дыхания.
Народные средства
При первых появлениях простуды, для ускорения процесса выздоровления при гриппе, болезнях органов дыхания, подышите через небулайзер растворами из натуральных ингредиентов, их можно приготовить самостоятельно или приобрести в аптеке.
Важно!Травяные настои или отвары тщательно процеживайте через несколько слоёв марли, чтобы частицы не засорили небулайзер.
При использовании травяных настоев обязательно процеживайте их несколько раз
Простые рецепты:
- Залить 220 мл кипятка 15 г измельчённых соцветий ромашки, оставить в закрытой посуде на полчаса, остудить до температуры 35–36 градусов, отфильтровать. Залить в прибор для распыления 4 мл раствора, дышать 8–12 минут. Сеансы повторять раз в 6–8 часов.
- В 50 мл воды растворить 10 мл мёда, наполнить резервуар в ингаляторе, дышать четверть часа, половину времени вдыхать через нос, оставшееся время – через рот. В день сделать 3–4 сеанса, обязательно перед сном.
- В 200 мл хлорида натрия растворить 15 капель настойки эвкалипта, залить в ингалятор 4 мл раствора, дышать каждые 6 часов по 7–12 минут.
- При сильном воспалении носоглотки в 10 мл натрия хлорид развести 0,5 мл настойки прополиса, отмерять 3 мл раствора. Дышать трижды в сутки по 7–8 минут.
- В 220 мл кипятка засыпать 1 ст. л. шалфея, варить на минимальном огне четверть часа, процедить, налить в ингалятор 4 мл раствора. Процедуры выполнять по 10 минут раз в 6–8 часов.
При рините распылённые частицы лекарств в небулайзере вдыхайте ртом, на счёт 3 делать выдох через нос.
Воспаление слизистой оболочки одной или нескольких околоносовых пазух называется синусит. Воспаление слизистой и носа, и пазух - риносинусит. Чаще всего речь идет именно о риносинусите, так как в воспалительный процесс вовлекается вся слизистая.
Риносинуситы могут быть острыми и хроническими; катаральными, гнойными, пристеночно-гиперпластическими, полипозными.
У детей основной причиной риносинуситов являются инфекции (вирус, бактерии) или аллергия.
Гнойный риносинусит чаще всего возникает как осложнение острой респираторной инфекции, и требует применение антибиотиков. У детей гнойный риносинусит начинается обычно остро и с высокой вероятностью переходит на близлежащие органы, вызывая дополнительные осложнения.
Синусит лечение

Лечение синусита комплексное и направлено на устранение отека слизистой оболочки, подавление бактериальной инфекции (антибиотики, антисептики), уменьшения вязкости отделяемого.
Применение ингаляций лекарственных препаратов в комплексном лечении синуситов, помогают достичь более равномерного распределения активных веществ по слизистой оболочке носа и глубокого проникновения в ткани. Терапевтический эффект при использовании ингаляций лекарственных веществ длительный и хорошо заметный.
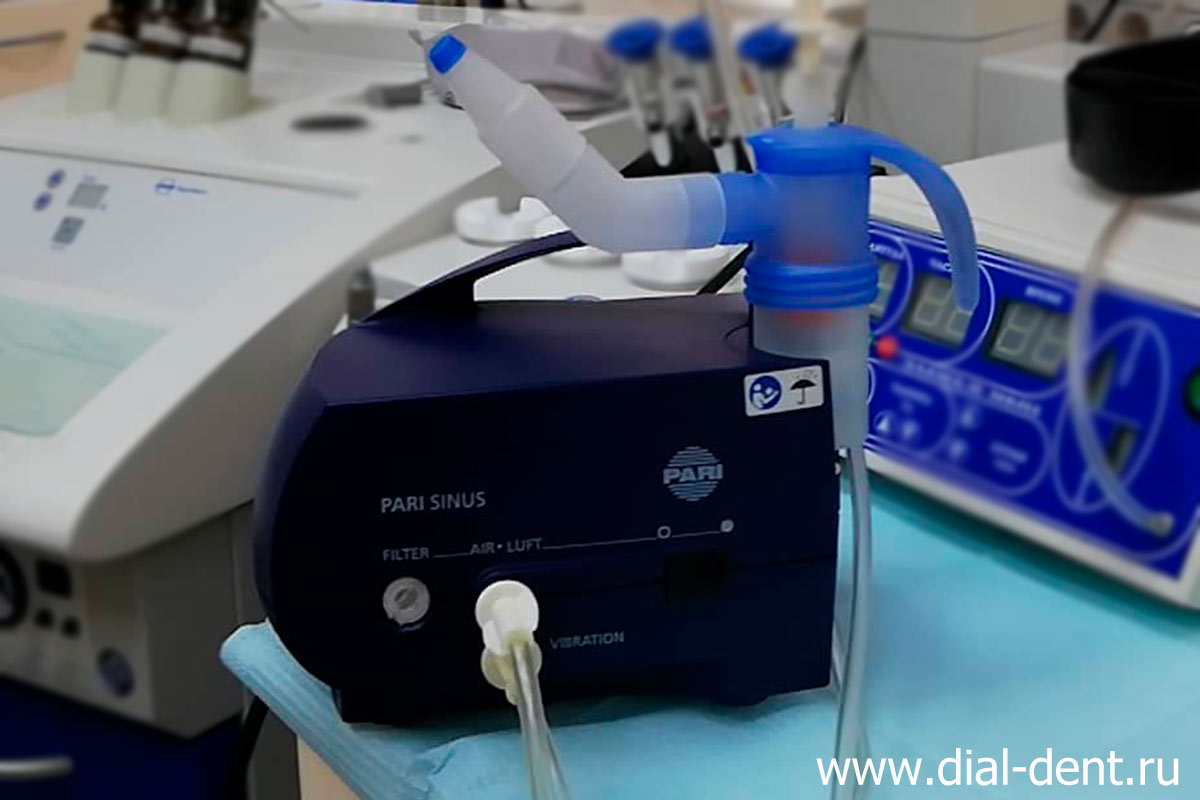
Ингаляционный комплекс PARI SINUS (Пари Синус)
Ингаляционный комплекс PARI SINUS (Пари Синус) представляет из себя компрессорный ингалятор небулайзер, обеспечивающий импульсную подачу аэрозоля лекарственных веществ к ЛОР органам. Особенностью ингалятора Пари Синус является наличие двух компрессоров: один используется для постоянной, а другой для пульсирующей подачи аэрозоля. В отличие от других ингаляторов Пари Синус обеспечивает доставку лекарственных веществ в носовые пазухи.
Специальная конструкция позволяет комфортно проводить ингаляции через нос, детям можно проводить ингаляцию через лицевую маску.
Использования пульсирующего потока мелкодисперсного аэрозоля является важной особенностью данного ингалятора.
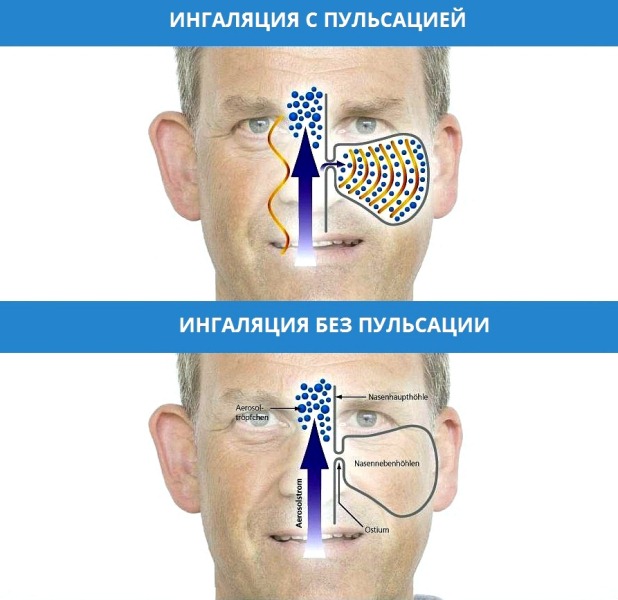
Применение ингаляционного комплекса ПАРИ СИНУС позволяет быстрее устранить субъективные и объективные проявления гнойного воспаления в полости носа и носовых пазух. Обычно уже к 3-му дню значительно улучшается носовое дыхание, уменьшается количество отделяемого.
Преимуществом использования ингалятора небулайзера ПАРИ СИНУС является сокращение сроков приема общих антибиотиков или полный отказ от них, за счет эффективной доставки антибактериальных препаратов местно, непосредственно в очаг воспаления, то есть в носовые пазухи.
Для ингаляций с аппаратом Пари Синус можно использовать различные препараты по назначению врача.
Показания к применению импульсного ингалятора PARI SINUS (Пари Синус)
- Острые и хронические воспалительные заболевания околоносовых пазух (синусит, этмоидит, фронтит, гайморит).
- Аллергические заболевания околоносовых пазух.
Противопоказания к применению ингалятора PARI SINUS (Пари Синус)
- Невозможность использования ингаляционного метода (индивидуальная непереносимость, общее тяжелое состояние).
- Возраст до 3-х лет.
Лечение без прокола при гайморите
За счет того, что при помощи ингалятора Пари Синус антибиотики доставляются непосредственно в околоносовые пазухи, можно обойтись без болезненных проколов при гайморите или значительно снизить их количество.
Проведение ингаляции с комплексом PARI SINUS

После каждой ингаляции проводится очистка, дезинфекция и стерилизация не6улайзера.
Результат лечения с использованием ингалятора PARI SINUS (Пари Синус)
Компьютерная томография околоносовых пазух была проведена в начале лечения и после курса ингаляций с комплексом Пари Синус.
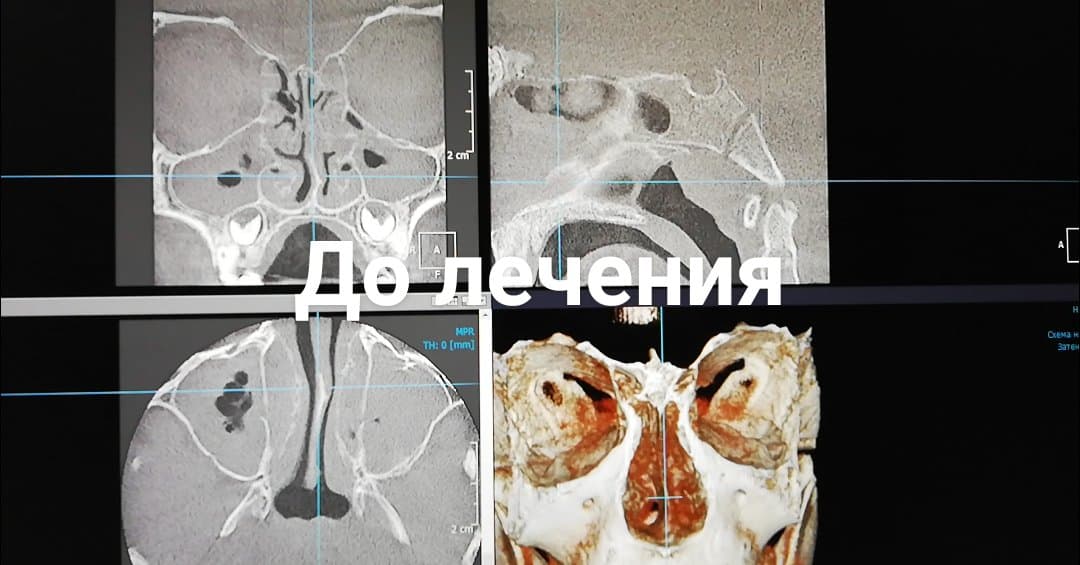
На снимках, сделанных до лечения, видно полное затемнение пазух носа. После курса из 5 процедур на снимках видна прозрачность околоносовых пазух, пациент отмечает свободное носовое дыхание, прошел насморк.
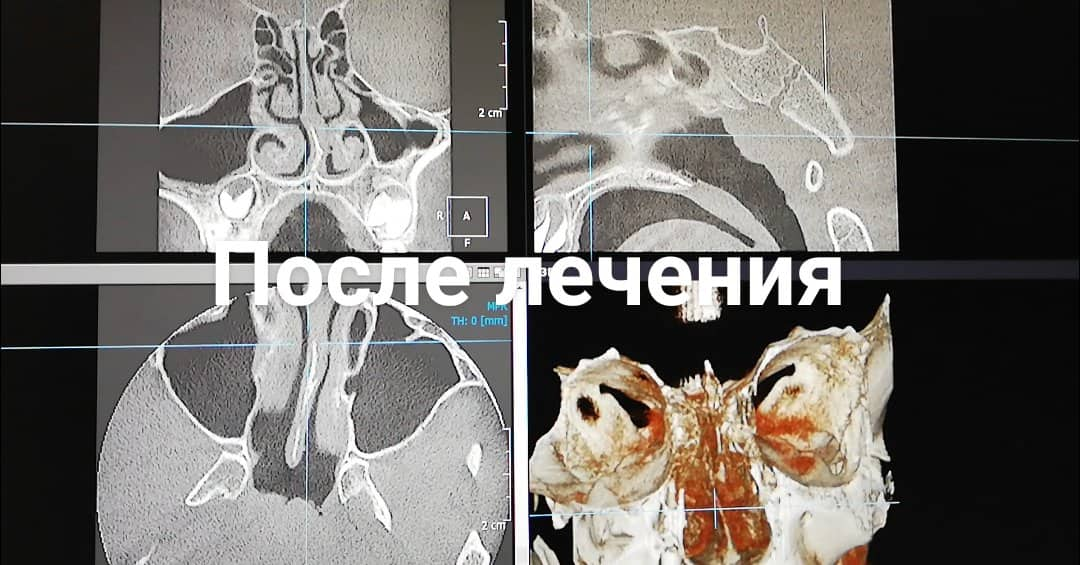
Многочисленные исследования и практика показывают, что с применением ингаляционного комплекса Пари Синус значительно сокращаются сроки лечения, уменьшается лекарственная нагрузка при лечении риносинуситов.
Стоимость ингаляции (проводится по назначению ЛОР-врача) составляет 700 рублей.
Стоимость консультации ЛОР-врача с эндоскопическим обследованием – 2900 рублей. Стоимость компьютерной томографии околоносовых пазух – 2900 рублей.

Гайморит — это воспаление верхнечелюстной пазухи, которая, по имени впервые описавшего его английского лор врача, называется гайморовой. Она соединена с носовой полостью узенькими выводными отверстиями (соустьями) всего 1–3 мм в диаметре (чуть больше, чем диаметр стержня авторучки). Воспаление полости носа вызывает отёк, а отёк быстро перекрывает эти самые соустья. В результате, гайморова пазуха вначале закрывается частично, а если вовремя не начать лечение, то оказывается и полностью заблокированной. В заблокированную пазуху устремляются лейкоциты, чтобы сражаться с воспалением. Из школьного курса биологии все, наверняка, помнят, что их задача — уничтожить инфекцию. Так начинается острый катаральный гайморит. Если в это время будет начато правильное лечение, шанс, что гайморит не станет гнойным или перейдет в хроническую форму, весьма велик.
Гнойный гайморит: лечение и правильная диагностика
Количество чужеродных бактерий может оказаться огромным, тогда в ответ организм вырабатывает такое же огромное количество лейкоцитов (диагностируется таким симптомом, как лейкоцитоз). Повышенное СОЭ (скорость оседания эритроцитов) и значительно более высокий, чем обычно, уровень лейкоцитов в общем анализе крови покажут врачу состояние, так называемой, воспалённой крови.
Но бывает и так, что лейкоциты не в силах одолеть инфекцию и погибают. Образуется гной — скопление погибших лейкоцитов. Тогда это уже гнойный гайморит — лечение должно быть немедленным и правильным.
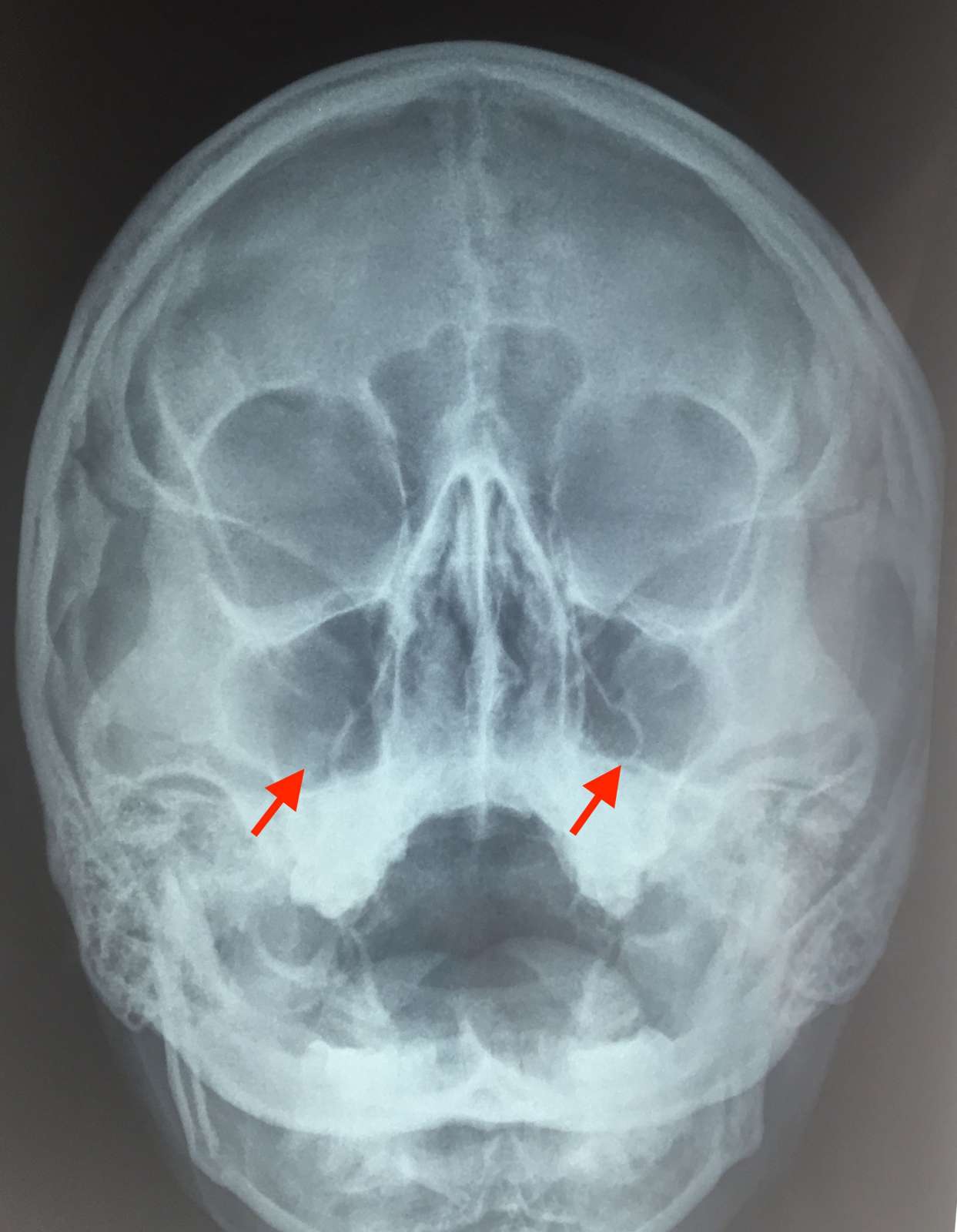
Осложнения при гайморите
Вторичный риногенный менингит (воспаление оболочек мозга), пожалуй, самое опасное последствие гайморита. Но и другие риногенные внутричерепные осложнения — тоже не лучшие жизненные приобретения.
Как только возникает подозрение на гайморит, надо срочно искать опытного врача и начинать лечение.
Как распознать гайморит: симптомы
Первый признак гайморита — это постоянно заложенный нос. Обычно заложенность сильнее ощущается на стороне воспаления. При двустороннем — с обеих сторон. Может появиться гнусавость.
Ещё один симптом — давление в переносье. Нередко — боли в районе щёк, а также внизу глазницы. Пациент может чувствовать давление в глазных яблоках и нижних веках. Утром боль обычно незаметна, но становится весьма ощутимой вечером. Из-за нечёткой локализации больному порой кажется, что причина просто в головной боли. Боли в гайморовой пазухе в восприятии человека могут переноситься на зубы верхней челюсти.
Нередкий признак гайморита — отекают щеки и нижние веки. А иногда на стороне воспаления — и верхние.
Жёлтые и зелёные выделения из носа с неприятным запахом — ещё один признак воспаления.
Градусник обычно показывает до 38°С и выше. Но и субфебрильная (37,1–37,5°С) температура при гайморите — признак не редкий. Такое чаще происходит при хронической форме воспаления.
Хроническая форма гайморита отличается долгим, вялым течением и сопровождается симптомами, которые ухудшают качество жизни пациента
Утомляемость и потеря аппетита — признаки , как острого, так и хронического гайморита. У больных, из-за общей слабости, обычно сниженная работоспособность, и тревожит беспокойный сон
Виды гайморита
Тактика лечения гайморита выбирается в зависимости от его вида. Существует несколько разновидностей заболевания, каждая из которых имеет свои нюансы в течении и проявлении симптомов. К наиболее распространенным относят следующие виды гайморита:
- Катаральный – это самая простая форма заболевания, при которой отмечается отёчность слизистых оболочек ноcовой полости и гайморовых пазух. Она развивается при проникновении патогенной бактериальной флоры в пазухи. Слизетечение из носа может или отсутствовать, или слизь будет прозрачной. Если катаральный гайморит не лечить, он осложнится и перейдёт в одну из других разновидностей болезни.
- Гнойный – одна из тяжёлых форм заболевания. В отличие от катаральной формы при гнойном воспалительном процессе в пазухах скапливается гной. Из носа выделяется зелёная слизь, имеющая неприятный запах. Гнойные массы давят на стенки пазухи, поэтому у человека возникают болезненные, распирающие ощущения в области щёк и переносицы. Этот вид заболевания развивается при запоздалом или изначально некорректном лечении. Опасность гнойного гайморита состоит в том, что гной может проникнуть в оболочки головного мозга, вызвав тем самым их воспаление – менингит и прочие опасные осложнения.
- Одонтогенный гайморит развивается, если человек не следит за здоровьем своих зубов. При наличии очага инфекции в зубе верхней челюсти, инфекция может перебраться с его корня в гайморову пазуху и вызвать в ней воспаление – гайморит. В этом случае недостаточно лечения у оториноларинголога. Нужно решить проблему с больным зубом. В противном случае воспаление гайморовой пазухи будет повторяться.
- Двусторонний – возникает, когда воспаляются обе гайморовы пазухи – правая и левая. При этом воспаление может носить и катаральный характер, и гнойный.
- Острый гайморит – это быстротекущее заболевание. Чаще случается на фоне простуды или ОРВИ. Этот вид гайморита характеризуется яркой симптоматикой: болевые ощущения в области пазух, переносицы, боль при движениях головы, высокая температура тела, заложенность носа и т.п. Не заметить проявление острого воспаления нельзя. При грамотной, своевременной терапии выздоровление наступает через 2 – 3 недели.
- Хронический – долгоиграющее воспаление гайморовых пазух, протекающее со смазанной симптоматикой. Болезнь длится больше двух месяцев, при этом симптомы воспаления то затихают, то возвращаются вновь. К хронической форме заболевания приводит запоздалое или неправильное лечение острой формы.
Факторы, провоцирующие гайморит
Риску заболеть гайморитом подвергаются люди с деформированной перегородкой носа. Гипертрофированные (увеличенные) нижние раковины носа тоже способствуют развитию болезни , поскольку закрывают выход в соустье. Провоцировать гайморит могут и другие анатомические изменения носовой полости.
Ослабленная местная иммунная защита вследствие перенесённой болезни, аллергия и заболевания аутоиммунного типа тоже могут способствовать развитию воспаления .
Провоцировать развитие гайморита могут и факторы окружающей человека среды: загазованность, вредные условия на производстве, пыль и прочее.
Как лечить гайморит?
Как лечить гайморит в домашних условиях?
Лечение гайморита проходит в домашних условиях, если ему предшествовало посещение лор-врача. Только доктор может по жалобам пациента и результатам осмотра, определить, воспалены пазухи или нет, и назначить эффективное, безопасное лечение. Все рекомендации доктора можно соблюдать в домашних условиях, периодически посещая лор-врача для проведения лечебных и физиопроцедур.
Если же пациент занялся самолечением и проигнорировал консультацию и осмотр у оториноларинголога, такое домашнее лечение в лучшем случае не поможет, в худшем – приведёт к хронизации воспаления или более тяжёлым осложнениям, например, менингиту.
Лечение гайморита в домашних условиях возможно, но только после обязательной консультации с лор-врачом.
Современное лечение гайморита без прокола
Физиотерапия при гайморите
Итак, первоочередная задача решена — гной из пазух удалён! Настает время вспомогательных процедур. Для этой цели эффективны сеансы инфракрасной лазерной и виброакустической терапии, а также кварцевание слизистой оболочки носовых ходов (УФО).
Хирургический путь
Когда гайморит запущен, одними медикаментами уже не обойдешься. Тогда делают прокол. Или, говоря медицинским языком, пункцию гайморовой пазухи. Цель все та же — извлечь слизисто-гнойные выделения и доставить в воспалённое место лекарство.
Пункция верхнечелюстной пазухи — процедура лечебно-диагностическая. Её осуществляют и в случаях, если трудно определить вид гайморита, или есть сомнения в причине появления болезни пациента.
Несмотря на страхи пациентов, прокол пазух иглой Куликовского — методика наиболее эффективная, и именно поэтому она применяется чаще, чем нехирургические способы лечения гайморита.

Поставив диагноз, ЛОР врач детально информирует больного о болезни и возможностях лечения, но решать, делать прокол или нет, придётся пациенту.
Синус-катетер ЯМИК: панацея ли это?
Скажу сразу, не панацея. Но и недостатки у этой методики лечения гайморита тоже есть. И увы, довольно существенные.
ЯМИК, конечно, не прокол, но и не панацея при гайморите. Но пациент, начитавшийся медицинской рекламы, начинает понимать это только во время самой процедуры, когда уже надо терпеть, чтобы врач довёл дело до конца. А потом жалеет, что не прислушался к врачу.
Так как же лечить гайморит? Ответ есть! Комплексно!
Общая тактика лечения гайморита будет заключаться в следующем:
Каждый этот метод и каждая процедура патогенетически обоснованы. Один аппарат не может заменить другой. В комплексе методика даёт отличные результаты. Её хорошо переносят даже дети с трёх лет. Конечный индивидуализированный вариант излечения гайморита зависит от интенсивности воспалительного процесса, количества гноя, давности заболевания и других факторов.
Читайте также:

