Водителем ритма второго порядка является тест
1) Продолжительность болей в грудной клетке при стабильной стенокардии напряжения:
2) У больного со стенокардией увеличение ЧСС ведет к
1. увеличению доставки кислорода;
2. увеличение доставки углекислоты;
3. увеличению потребности в кислороде;*
4. уменьшению потребности в кислороде.
3) Для стенокардии 1 ф.кл. характерно:
1. боли, возникающие при беге,*
2. боли, возникающие при обычной ходьбе;
3. боли, возникающие при выходе на улицу в морозную и холодную погоду;
4. редкие боли в покое.
4) Для болей при стенокардии характерно:
1. боли при глубоком дыхании,
2. боли, купирующиеся приемом антацидов,
3. купирующиеся приемом нитратов,*
5) Из ниже перечисленных биохимических показателей выберите наиболее специфичный для острого инфаркта миокарда
6) Из ниже перечисленных биохимических показателей выберите специфичный для острого инфаркта миокарда
2. Щелочная фосфатаза
7) Из ниже перечисленных показателей выберите наиболее специфичный для острого инфаркта миокарда
8) Укажите, через какое время от начала ИМ регистрируется максимальная концентрация миоглобина
9) Укажите, через какое время от начала ИМ регистрируется пик активности КФКМВ
10) Укажите, через какое время от начала ИМ регистрируется максимальная концентрация Тропонина Т
11) Изофермент КФК, увеличивающийся при ОИМ
12) Какой из маркеров некроза миокарда сохраняется в сыворотке дольше всех?
13) Из ниже перечисленных маркеров некроза миокарда самым ранним, но самым малоспецифичным является
14) При остром неосложненном ИМ повышение уровня лейкоцитов обычно не превышает
15) Лейкоцитоз при не осложненном остром инфаркте миокарда обычно появляется
1. к концу первых суток*
2. через 1 неделю
16) Лейкоцитоз при не осложненном остром инфаркте миокарда обычно сохраняется не более
17) При не осложненном инфаркте миокарда может наблюдаться увеличение СОЭ как правило
1. через 3-5 дней*
3. через 10 дней
4. через 2 недели
18) СОЭ при остром инфаркте миокарда может сохраняться повышенной
19) У больных острым инфарктом миокарда может наблюдаться повышение температуры тела до:
20) Лихорадка у больных не осложненным инфарктом миокарда обычно сохраняется не более
2. не более 1 месяца
3. не более 2 месяцев
21) Для того, чтобы заподозрить развитие инфаркта миокарда, длительность болевого синдрома должна быть не менее
22) Выберите способ введения тромболитических препаратов:
23) Гепарин в первые сутки больному с острым инфарктом миокарда назначают
24) Атерогенной фракцией холестерина является
3. жирные кислоты
4. ώ3-оксимасляная кислота
25) Для установления диагноза II стадии гипертонической болезни необходимо:
1. отсутствие поражения органов-мишеней;
2. наличие поражения органов-мишеней; *
3. наличие клинических проявлений со стороны органов-мишеней
26) Для установления диагноза I стадии гипертонической болезни необходимо:
1. отсутствие поражения органов-мишеней; *
2. наличие поражения органов-мишеней;
3. наличие клинических проявлений со стороны органов-мишеней.
27) Для установления диагноза III стадии гипертонической болезни необходимо:
1. отсутствие поражения органов-мишеней;
2. наличие поражения органов-мишеней;
3. наличие клинических проявлений со стороны органов-мишеней.*
28) 1-й степени артериальной гипертензии соответствует один из ниже перечисленных уровней АД
1. 160/100179/109 мм.рт.ст.
2. 140/90159/99 мм.рт.ст*
3. более 180/110 мм.рт.ст.
4. менее 139/89 мм.рт.ст.
29) 2-й степени артериальной гипертензии соответствует один из ниже перечисленных уровней АД
1. 160/100179/109 мм.рт.ст.*
2. 140/90159/99 мм.рт.ст
3. более 180/110 мм.рт.ст.
4. менее 139/89 мм.рт.ст.
30) 3-й степени артериальной гипертензии соответствует один из ниже перечисленных уровней АД
1. 160/100179/109 мм.рт.ст.
2. 140/90159/99 мм.рт.ст
3. более 180/110 мм.рт.ст.*
4. менее 139/89 мм.рт.ст.
31) Оптимальным уровнем АД считается:
1. менее чем 120/80 мм.рт.ст.*
2. 140/90159/99 мм.рт.ст
3. более 180/110 мм.рт.ст.
4. 120/80 - 139/89 мм.рт.ст.
32) Высокое нормальное АД соответствует уровню:
1. менее чем 120/80 мм.рт.ст.
2. 140/90159/99 мм.рт.ст
3. более 180/110 мм.рт.ст.
4. 130/85 - 139/89 мм.рт.ст.*
33) Нормальному АД соответствует уровень :
1. менее чем 120/80 мм.рт.ст.
2. 140/90159/99 мм.рт.ст
3. 120/80 -129/84 мм.рт.ст.*
4. 130/85 - 139/89 мм.рт.ст.
34) Состояния, не требующие обязательной госпитализации при АГ :
1. неосложненный гипертонический криз; *
2. гипертоническая энцефалопатия,
3. геморрагический или ишемический инсульт,
4. острая левожелудочковая недостаточность;
5. инфаркт миокарда или нестабильная стенокардия
35) Эналаприл относится к группе гипотензивных препаратов :
2. антагонисты кальция
3. ингибиторы ангиотензин превращающего фермента*
4. агонисты имидазолиновых рецепторов
5. блокаторы рецепторов ангиотензина-II.
2. антагонист кальция
3. ингибитор ангиотензин превращающего фермента
4. агонист имидазолиновых рецепторов
5. блокатор рецепторов к ангиотензину II.
2. антагонист кальция *
3. ингибитор ангиотензин превращающего фермента
4. агонист имидазолиновых рецепторов
5. блокатор рецепторов к ангиотензину II.
38) Гипотиазид относится к группе :
2. антагонисты кальция
3. ингибиторы ангиотензин превращающего фермента
4. блокаторы рецепторов к ангиотензину II.
39) На долю симптоматических артериальных гипертензий приходится:
1. 5-10% всех случаев АГ;*
2. 15-20% всех случаев АГ;
3. около 50% всех случаев АГ;
4. более 90% всех случаев АГ.
40) О пароксизмальной форме фибрилляции предсердий говорят при длительности приступа:
1. не более 24 часов
3. более 7 суток
4. продолжительность приступа не имеет значения
41) Удлинение интервала PQ при А-В блокаде I степени составляет
1. PQ более 0, 25 сек
2. PQ более 0, 20 сек *
3. PQ от 0,25 до 0,28 сек
4. PQ более 0, 14 сек
42) Водителем ритма первого порядка является:
1. синусовый узел*
2. атриовентрикулярный узел
3. система Гиса –Пуркинье
43) Водителем ритма второго порядка является:
1. синусовый узел
2. атриовентрикулярный узел*
3. система Гиса –Пуркинье
44) Водителем ритма третьего порядка является:
1. синусовый узел
2. атриовентрикулярный узел
3. система Гиса –Пуркинье*
45) Синусовой брадикардией называется:
1. синусовый ритм с частотой сердечных сокращений менее 60 в 1 минуту*
2. синусовый ритм с частотой сердечных сокращений более 90 в 1 минуту
3. синусовый ритм с частотой сердечных сокращений от 60 до 90 в 1 минуту
46) Синусовой тахикардией называется:
1. синусовый ритм с частотой сердечных сокращений менее 60 в 1 минуту
2. синусовый ритм с частотой сердечных сокращений более 90 в 1 минуту*
3. синусовый ритм с частотой сердечных сокращений от 60 до 90 в 1 минуту
47) Водитель ритма второго порядка может генерировать импульсы с частотой
1. более 60 в 1 минуту
2. менее 90 в 1 минуту
3. от 40 до 60 в 1 минуту*
48) Водитель ритма третьего порядка может генерировать импульсы с частотой
1. более 60 в 1 минуту
2. менее 40 в 1 минуту*
3. менее 90 в 1 минуту
49) Наиболее информативным методом для диагностики преходящей атриовентрикулярной блокады является:
1. ЭКГ в 12 отведениях
2. суточное мониторирование ЭКГ*
4. рентгенография грудной клетки
5. аускультация сердца.
50) Для лечения постоянной А-В блокады III степени, сопровождающейся приступами Морганьи-Адамса-Стокса показана:
1. временная кардиостимуляция
2. медикаментозная терапия беллатаминалом
3. медикаментозная терапия атропином
4. имплантация постоянного кардиостимулятора*
5. динамическое наблюдение
51) Для лечения интермиттирующей (преходящей) А-В блокады II степени I типа, протекающей бессимптомно, показано:
1. временная кардиостимуляция
2. медикаментозная терапия беллатаминалом
3. медикаментозная терапия атропином
4. имплантация постоянного кардиостимулятора
5. динамическое наблюдение*
52) Для лечения транзиторной (острой) А-В блокады III степени, сопровождающейся гипотонией и брадикардией, показана:
1. временная кардиостимуляция*
2. медикаментозная терапия беллатаминалом
3. медикаментозная терапия атропином
4. имплантация постоянного кардиостимулятора
5. динамическое наблюдение
53) При фибрилляции предсердий частота волн "f составляет:
1. 150-240 в 1 минуту
2. 240-400 в 1 минуту
3. 400-700 в 1 минуту *
4. 700-800 в 1 минуту
54) ЭКГ критерии трепетания предсердий:
1. отсутствие зубца "Р"*
2. наличие волн "F" *
3. интервалы R-R регулярные либо нерегулярные*
4. наличие волн "f"
5. расширение комплекса QRS
УКАЖИТЕ НОМЕР ПРАВИЛЬНОГО ОТВЕТА
55) При трепетании предсердий частота волн "F” составляет:
1. 150-240 в 1 минуту
2. 240-400 в 1 минуту *
3. 400-700 в 1 минуту
4. 700-800 в 1 минуту
56) Наибольшей чувствительностью для выявления тромбов левого предсердия обладает:
1. рентгенография грудной клетки
2. трансторакальная эхокардиография
3. чреспищеводная эхокардиография *
4. перфузионная сцинтиграфия миокарда
57) Верапамил относится к следующему классу антиаритмических препаратов:
58) Возможное осложнение при восстановлении синусового ритма у больных ФП:
1. кардиогенный шок
2. нарушение мозгового кровообращения *
3. нестабильная стенокардия
4. сердечная недостаточность
59) Препарат эффективный при желудочковых нарушениях ритма
60) При пароксизме трепетания предсердий для восстановления синусового ритма наиболее эффективно:
1. внутривенное введение лидокаина
2. введение небольших доз дифенина
4. электрическая кардиоверсия*
61) Критерием эффективности контроля ЧСС при постоянной форме ФП является
1. ЧСС в покое 50-60, при нагрузке не более 100 в минуту
2. ЧСС в покое 60-80, при нагрузке до 90-115 в минуту *
3. ЧСС в покое до 80-100, при нагрузке 120-130 в минуту
62) Уровень МНО при терапии варфарином больных ФП должен находиться в пределах:
5. не имеет существенного значения
63) Наиболее частой причиной митрального стеноза является:
3. артериальная гипертензия
4. инфекционный эндокардит
64) В норме площадь митрального отверстия:
65) Критическим митральный стеноз называется при площади митрального отверстия:
66) В норме давление в легочной артерии:
1. не более 25 мм.рт.ст*
2. не более 35 мм.рт.ст.
3. не более 40 мм.рт.ст.
4. не более 15 мм.рт.ст.
67) Механизм (рефлекс) Китаева:
1. спазм легочных артериол*
2. спазм легочных вен
3. дилятация легочных артериол
4. дилятация легочных вен
5. спазм бронхиальных артерий
68) Систолический шум Риверо-Корвальо:
1. относительная недостаточность митрального клапана
2. относительная недостаточность трикуспидального клапана *
3. относительная недостаточность клапана легочной артерии
69) Диастолический шум Грехэм-Стила
1. относительная недостаточность митрального клапана
2. относительная недостаточность трикуспидального клапана
3. относительная недостаточность клапана легочной артерии *
70) Первая жалоба больного с митральным стенозом:
1. отеки на нижних конечностях
2. отеки на лице
3. увеличение печени
71) Осложнение митрального стеноза:
5. инфаркт миокарда
72) Границы сердца при митральном стенозе:
1. увеличение вверх и вправо *
2. увеличение вверх и влево
3. увеличение вверх
4. увеличение влево
73) При аускультации при митральном стенозе 1 тон:
74) При возникновении фибрилляции предсердий при митральном стенозе показано назначение:
75) Для профилактики фибрилляции предсердий при митральном стенозе назначают:
3.возбуждаться под влиянием импульса; 4.сокращаться в ответ на возбуждение.
возбуждаться под влиянием импульса;
сокращаться в ответ на возбуждение;
вырабатывать электрические импульсы;
4.к проведению возбуждения к другим отделам сердца.
сокращаться в ответ на возбуждение;
возбуждаться под влиянием импульса;
вырабатывать электрические импульсы;
к проведению возбуждения к другим отделам сердца.
к проведению возбуждения к другим отделам сердца;
возбуждаться под влиянием импульса;
сокращаться в ответ на возбуждение;
вырабатывать электрические импульсы.
в левом предсердии;
в правом предсердии;
в левом желудочке;
в правом желудочке.
1. атриовентрикулярный узел; 2.пучок Гиса;
3. синусовый узел; 4.волокна Пуркинье.
пучок Гиса, волокна Пуркинье; 4.миокард.
пучок Гиса, волокна Пуркинье.
пучке Гиса, 4.волокнах Пуркинье.
3. дополнительные; 4.грудные.
3. дополнительные; 4.грудные.
выявление скрытых форм ИБС;
толерантность к физической нагрузке.
функцию внешнего дыхания;
электрическую активность структур головного мозга; 3.пульсовое кровенаполнение периферических сосудов.
объем, который вдыхается и выдыхается при спокойном дыхании;
объем, который остается в легких после максимально глубокого выдоха;
объем, остающийся в легких на уровне спокойного выдоха.
объем, который вдыхается и выдыхается при спокойном дыхании;
максимальный объем, который можно дополнительно вдохнуть после спокойного вдоха;
объем, который могут вместить легкие на высоте глубокого вдоха.
.максимальный объем, который можно дополнительно выдохнуть после спокойного выдоха;
.объем форсированного выдоха за 1 сек;
3. объем, который остается в легких после максимально глубокого выдоха.
1. максимальный объем, который можно выдохнуть после максимально глубокого вдоха; 2.число дыхательных движений в минуту при спокойном дыхании;
3. оценка способности легочной ткани к растяжению.
1.максимально глубокий вдох и спокойный полный выдох; 2.максимально глубокий вдох и резкий выдох с максимальной скоростью;
3. спокойные вдох и выдох.
1.максимально глубокий вдох и спокойный полный выдох; 2.максимально глубокий вдох и резкий выдох с максимальной скоростью; 3.спокойные вдох и выдох.
диагностика ранних стадий бронхиальной астмы;
контроль эффективности лечебных и профилактических мероприятий; 3.обострение бронхолегочного заболевания.
пульсовое кровенаполнение периферических сосудов;
пульсовое кровенаполнение сосудов головного мозга;
оценка функционального состояния организма.
3.возбуждаться под влиянием импульса; 4.сокращаться в ответ на возбуждение.
возбуждаться под влиянием импульса;
сокращаться в ответ на возбуждение;
вырабатывать электрические импульсы;
4.к проведению возбуждения к другим отделам сердца.
сокращаться в ответ на возбуждение;
возбуждаться под влиянием импульса;
вырабатывать электрические импульсы;
к проведению возбуждения к другим отделам сердца.
к проведению возбуждения к другим отделам сердца;
возбуждаться под влиянием импульса;
сокращаться в ответ на возбуждение;
вырабатывать электрические импульсы.
в левом предсердии;
в правом предсердии;
в левом желудочке;
в правом желудочке.
1. атриовентрикулярный узел; 2.пучок Гиса;
3. синусовый узел; 4.волокна Пуркинье.
пучок Гиса, волокна Пуркинье; 4.миокард.
пучок Гиса, волокна Пуркинье.
пучке Гиса, 4.волокнах Пуркинье.
3. дополнительные; 4.грудные.
3. дополнительные; 4.грудные.
выявление скрытых форм ИБС;
толерантность к физической нагрузке.
функцию внешнего дыхания;
электрическую активность структур головного мозга; 3.пульсовое кровенаполнение периферических сосудов.
объем, который вдыхается и выдыхается при спокойном дыхании;
объем, который остается в легких после максимально глубокого выдоха;
объем, остающийся в легких на уровне спокойного выдоха.
объем, который вдыхается и выдыхается при спокойном дыхании;
максимальный объем, который можно дополнительно вдохнуть после спокойного вдоха;
объем, который могут вместить легкие на высоте глубокого вдоха.
.максимальный объем, который можно дополнительно выдохнуть после спокойного выдоха;
.объем форсированного выдоха за 1 сек;
3. объем, который остается в легких после максимально глубокого выдоха.
1. максимальный объем, который можно выдохнуть после максимально глубокого вдоха; 2.число дыхательных движений в минуту при спокойном дыхании;
3. оценка способности легочной ткани к растяжению.
1.максимально глубокий вдох и спокойный полный выдох; 2.максимально глубокий вдох и резкий выдох с максимальной скоростью;
3. спокойные вдох и выдох.
1.максимально глубокий вдох и спокойный полный выдох; 2.максимально глубокий вдох и резкий выдох с максимальной скоростью; 3.спокойные вдох и выдох.
диагностика ранних стадий бронхиальной астмы;
контроль эффективности лечебных и профилактических мероприятий; 3.обострение бронхолегочного заболевания.
пульсовое кровенаполнение периферических сосудов;
пульсовое кровенаполнение сосудов головного мозга;
оценка функционального состояния организма.
Водитель ритма сердца медицинский термин, описывающий специфическую область миокарда, которая осуществляет генерирование электрических импульсов, обеспечивающих ритмичное и регулярное сокращение сердца, отвечает за постоянство сердечного ритма.
Волна возбуждения распространяется в сердце поэтапно, переходя от одного водителя ритма к другому и захватывая последующие отделы миокарда. Совокупность структур, осуществляющих последовательное возбуждение отделов миокарда, называется проводящей или пейсмейкерной системой сердца.
Функции сердца
Прежде чем говорить о классификации пейсмейкеров или водителей ритма, следует сказать об основных функциях сердца:
- Сердце обладает автоматизмом, что означает способность пейсмейкерной системы к самостоятельному вырабатыванию импульсов возбуждения в автоколебательном режиме. Вышележащие отделы проводящей системы оказывают угнетающее действие на нижележащие, так как пейсмейкер первого порядка обладает большим автоматизмом, чем водитель ритма сердца второго, третьего или четвертого порядков.
- Сердце обладает возбудимостью, что означает способность кардиомиоцитов к возбуждению под воздействием раздражителей различного происхождения, химического или физического.
- Сердце обладает проводимостью, что означает способность структур сердца проводить возбуждение от одного участника пейсмейкерной системы к другому вследствие изменения потенциала действия.
- Сердце обладает сократимостью, что означает способность сердечной мышцы к сокращению под воздействием электрических импульсов, и сокращение тем больше, чем больше длина мышечного волокна.
- Сердце обладает рефрактерностью, что означает способность кардиомиоцитов временно быть невосприимчивыми к любым импульсам после сокращения. Функция обеспечивает восстановление потенциала действия в клетках и отдых сердечной мышцы.
Водители ритма
Проводящая система сердца делится соответственно способности к автоматизму на водители ритма различных порядков:
- Синусовый узел или узел Кейт-Флака – основной водитель ритма 1 порядка, обеспечивает периодичность сердечного сокращения в нормальных границах 60-80 в минуту. Располагается под эндокардом на своде правого предсердия около места впадения верхней полой вены. Синусовый узел получает симпатическую и парасимпатическую вегетативную иннервацию.
Интересно! Однако при патологии синусовый узел может терять функции главного водителя ритма, в этом случае их берут на себя нижележащие структуры проводящей системы сердца:
- Атрио-вентрикулярный узел или узел Ашоффа-Тавара – водитель ритма 2 порядка и способен генерировать электрические импульсы в пределах 40-50 в минуту. Расположен рядом с коронарным синусом в области основания правого предсердия и в межпредсердной перегородке.
- Пучок Гиса – волокна предсердно-желудочкового пучка, которые выполняют функцию водителя ритма 3 порядка, способность генерировать импульсы меньше и составляет 30-40 в минуту. Пучок Гиса делится на две ножки: переднюю и заднюю.
- Волокна Пуркинье – водитель ритма 4 порядка, способен генерировать малое количество импульсов в минуту: 20. Расположены в виде сплетения в стенках нижних сердечных камер и представляют концевые разветвления волокон пучка Гиса.
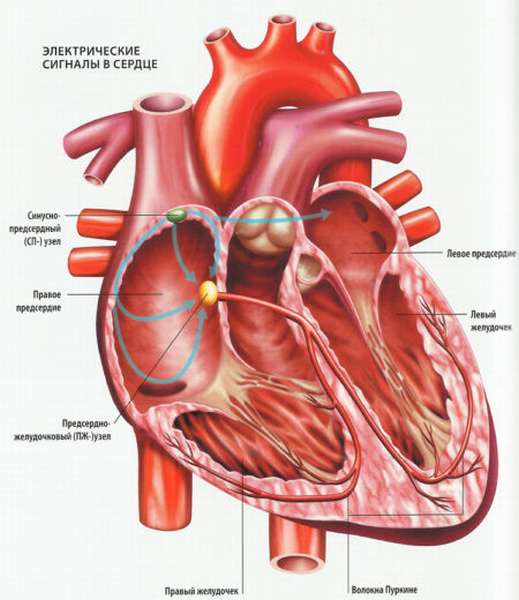
Важно! Электрические импульсы проводящей системы в сердце могут проходить в направлении от предсердий к желудочкам, или антеградно, но и наоборот, или ретроградно.
Патологии сердечного ритма
Если ритм сердца задает только синусовый узел, то принято говорить о правильном синусовом ритме. Если число сердечных сокращений в пределах от 60 до 90 в минуту, то синусовый ритм считается нормальным, если нет – говорят об аритмии. Синусовая аритмия представлена:
- Синусовой тахикардией – частота сердечных сокращений более 90 в минуту.
- Синусовой брадикардией – частота сердечных сокращений менее 60 в минуту.
Если водитель первого порядка не справляется со своей функцией, такое состояние называют синдромом слабости синусового узла.
Могут отмечаться добавочные проводящие пути предсердий и желудочков, которые не встречаются в норме, либо блокады проведения по атрио-вентрикулярному узлу или ножкам пучка Гиса.
Лечение
Невыполнение водителем ритма главной функции приводит к нарушению кровообращения в сердце и сердечно-сосудистым патологиям. В этом случае пациенту показано хирургическое лечение – имплантируют искусственный водитель ритма (ИВР) сердца.
Во второй половине двадцатого века был впервые разработан ИВР – стимулятор работы сердца при тяжелых видах аритмий, не поддающихся медикаментозному лечению. На сегодняшний день существует ряд кардиостимуляторов, используемых в хирургической практике.

Показания для установки стимулятора:
- Тяжелые формы нарушения ритма, угрожающие жизни больного.
- Синдром слабости синусового узла.
- Синдром слабости атрио-вентрикулярного узла.
В условиях стационара пациенту установливают наружный временный кардиостимулятор на поверхность грудной клетки, однако способ считается устаревшим и практически не применяется, так как существуют более эффективные методики.
Больному в целях экстренного лечения проводится временная эндокардиальная стимуляция с помощью зонда-электрода, подведенного к пораженному участку в полости сердца. Данный способ считается подготовкой пациента к имплантации постоянного кардиостимулятора.
С целью диагностики проводится чрезпищеводная кардиостимуляция в двух вариациях: либо в качестве стресс-теста, когда искусственно навязывается высокий сердечный ритм, и параллельно оценивают функциональное состояние сердца, либо в качестве неинвазивного электрофизиологического исследования сердца.
Имплантация постоянного искусственного водителя ритма. Методика установки стимулятора:
Имплантация стимулятора проводится малоинвазивным способом подкожно в области живота или грудной клетки пациента. С помощью сосудистого зонда под визуальным контролем производят подключение кардиостимулятора к пораженному участку миокарда через выделенную хирургическим способом вену. Длительность оперативного вмешательства в условиях стационара занимает около часа. Дальнейшая жизнь пациента сопряжена с постоянным наблюдением врача-кардиолога и необходимостью регулярной зарядки стимулятора, его замене в пределах пяти лет.

Особенности жизни после установки ИВР:
После операции накладывается ряд ограничений в образе жизни:
- Недопустимо воздействие магнитного и электромагнитного поля, так как это может нарушить работу кардиостимулятора.
- Запрещено проводить МРТ, однако разрабатываются методы магнитно-резонансной томографии, способные обойти ограничения.
- Не допускается применять многие из методов физиотерапевтического воздействия, например: магнитотерапию, термотерапию и многие другие.
- Избегать травматических повреждений в области установленного стимулятора, ударов в грудь, массажа этой области и любого механического воздействия на корпус прибора.
- Не допускается прямое воздействие на корпус стимулятора во время УЗИ-диагностики.
- Не допускать близкого контакта кардиостимулятора с устройствами мобильной связи, держать телефон на расстоянии вытянутой руки.
- На электрокардиограмме результаты пациентов с ИВР интерпретируются иначе, нежели без него, так как стимулятор способен изменять форму комплектов на ЭКГ, о чем должен знать врач-диагност.
Несмотря на сложности в операционном и послеоперационном периоде, установка кардиостимуляторов современный метод лечения аритмий, дающий надежду пациентам, у которых медикаментозная терапия оказалась неэффективна или малоэффективна.
Первая фаза реполяризации рабочего миокарда обусловлена выходом ионов:
Под эффективным рефрактерным периодом понимается минимальный интервал между двумя стимулами, когда второй стимул:
вызывает потенциал действия
не вызывает потенциал действия
Перерезка n. vagus период десинхронизации возбуждения клеток миокарда:
Блокада α-адренорецепторов период десинхронизации возбуждения клеток миокарда:
Увеличивает
Не изменяет
Уменьшает
Для постстрессорных аритмий характерно:
усиление эктопического автоматизма предсердий
снижение эктопического автоматизма предсердий
При постстрессорных аритмиях наблюдается переход:
от симпатической гиперактивности к парасимпатической
от парасимпатической гиперактивности к симпатической
К аритмиям вследствие нарушения функции возбудимости относится:
диссоциация с интерференцией
Синусовая тахикардия связана с тонусом симпатической нервной системы:
появление синусовой аритмии у больных в постинфарктном периоде является признаком:
одного пути проведения
двух и более путей проведения
функциональными блоками проведения
увеличением амплитуды следовых потенциалов
снижением амплитуды следовых потенциалов
Для купирования приступа пароксизмальной тахикардии необходимо стимулировать:
симпатическую нервную систему
парасимпатическую нервную систему
Основной ЭКГ-признак атриовентрикулярной блокады:
увеличение интервала PQ
уменьшение интервала PQ
При мерцательной аритмии частота сокращения волокон предсердий составляет:
Мерцание желудочков на фоне органических заболеваний сердца является:
При мерцании желудочков частота сердечных сокращений составляет:
ЭКГ-признаком фибрилляции желудочков является:
понижение волн f
удлинение интервала PQ
увеличение амплитуды зубца R
неравномерные интервалы RR
замена нормальных сердечных комплексов волнообразными колебаниями различной формы и амплитуды
Читайте также:

