Водитель ритма третьего порядка генерирует импульсы с частотой
C. Ножки пучка Гиса и их разветвления, включая волокна Пуркинье.
D. Проводящая система предсердий.
E. Проводящая система желудочков.
З А Д А Н И Е № 9
Что является водителем ритма третьего порядка ?
A. Синусовый узел.
B. Атриовентрикулярный узел(предсердно-желудочковый).
C. Ножки пучка Гиса и их разветвления, включая волокна Пуркинье.
D. Проводящая система предсердий.
E. Проводящая система желудочков.
З А Д А Н И Е № 10
Водитель ритма 1-го порядка в норме генерирует импульсы с частотой:
A. 60-80 импульсов в мин.
B. 15-40 импульсов в мин.
C. 40-60 импульсов в мин.
D. 15-80 импульсов в мин.
E. Не генерирует импульсы, а только проводит возбуждение.
З А Д А Н И Е № 11
Водитель ритма 2-го порядка в норме генерирует импульсы с частотой:
A. 60-80 импульсов в мин.
B. 15-40 импульсов в мин.
C. 40-60 импульсов в мин.
D. 15-80 импульсов в мин.
E. Не генерирует импульсы, а только проводит возбуждение.
З А Д А Н И Е № 12
Водитель ритма 3-го порядка в норме генерирует импульсы с частотой:
A. 60-80 импульсов в мин.
B. 15-40 импульсов в мин.
C. 40-60 импульсов в мин.
D. 15-80 импульсов в мин.
E. Не генерирует импульсы, а только проводит возбуждение.
З А Д А Н И Е № 13
Зубец Р электрокардиограммы соответствует:
A. Возбуждению предсердий.
B. Возбуждению желудочков.
C. Реполяризации предсердий.
D. Реполяризации желудочков.
E. Возбуждению предсердий и желудочков.
З А Д А Н И Е № 14
Комплекс QRS электрокардиограммы соответствует:
A. Возбуждению предсердий.
B. Возбуждению желудочков.
C. Реполяризации предсердий.
D. Реполяризации желудочков.
E. Реполярицации предсердий и желудочков.
З А Д А Н И Е № 15
Зубец Т электрокардиограммы соответствует:
A. Возбуждению предсердий.
B. Возбуждению желудочков.
C. Реполяризации предсердий.
D. Процессам реполяризации в сердце.
З А Д А Н И Е № 16
Как ведет себя интегральный электрический вектор сердца на протяжении кардиоцикла?
A. Изменяется по величине и направлению.
B. Не изменяется по величине и направлению.
C. Не изменяется по величине, но изменяется по направлению.
D. Вначале изменяется по величине и, достигнув максимума изменяет направление.
З А Д А Н И Е № 17
A. Траектория перемещения конца электрического вектора сердца в трехмерном п ространстве в течении кардиоцикла.
B. Кривая изменения суммарного электрического вектора сердца с течением времени.
C. Кривая, отображающая зависимость от времени разности потенциалов, генерируемых сердцем.
D. Кривая, отображающая зависимость от времени суммарного потенциала, генерируемого сердцем.
З А Д А Н И Е № 18
Каково соотношение между внутренним сопротивлением дипольного эквивалентного электрического генератора и сопротивлением внешней среды?
A. Внутреннее сопротивление источника много больше сопротивления внешней среды.
B. Сопротивление внешней среды много больше сопротивления источника.
C. Сопротивления равны между собой.
D. Внутреннее сопротивление источника в два раза больше сопротивления внешней среды.
З А Д А Н И Е № 19
На электрокардиограмме расстояние между соседними зубцами R составляет 22 мм. Скорость подачи ленты при записи составляла 25 мм/с. Определите длительность кардиоцикла.
A. 0,9 с.
З А Д А Н И Е № 20
На электрокардиограмме расстояние между соседними зубцами R составляет 30 мм. Скорость подачи ленты при записи составляла 25 мм/с. Определите частоту сердечных сокращений в одну минуту при правильном сердечном ритме.
A. 50 уд./мин.
ТЕМА :Биореология и гемодинамика (теория)
З А Д А Н И Е № 1
Выберите параметры, которые входят формулу Ньютона для силы внутреннего трения.
A. Градиент скорости, площадь взаимодействующих слоев, коэффициент вязкости.
B. Радиус сосуда, разность давлений, коэффициент вязкости, гидравлическое сопротивление.
C. Площадь взаимодействующих слоев, разность давлений, толщина сосуда, скорость.
D. Гидравлическое сопротивление, коэффициент вязкости, скорость.
E. Разность давлений, радиус сосуда, скорость.
З А Д А Н И Е № 2
Выберите параметры, которые входят формулу Пуазейля.
A. Градиент скорости, длина сосуда, коэффициент вязкости.
B. Радиус сосуда, длина сосуда, разность давлений, коэффициент вязкости.
C. Радиус сосуда, длина сосуда, площадь взаимодействующих слоев, коэффициент вязкости.
D. Длина сосуда, площадь взаимодействующих слоев, коэффициент вязкости.
E. Разность давлений, плотность крови, длина сосуда, коэффициент вязкости.
З А Д А Н И Е № 3
Выберите параметры, которые входят формулу для расчета числа Рейнольдса.
A. Площадь взаимодействующих слоев, скорость течения жидкости, плотность жидкости, коэффициент вязкости.
B. Скорость течения жидкости, плотность жидкости, диаметр сосуда, коэффициент вязкости.
C. Градиент скорости, плотность жидкости, коэффициент вязкости.
D. Скорость течения жидкости, разность давлений, диаметр сосуда, длина сосуда.
E. Градиент скорости, плотность жидкости, коэффициент вязкости, диаметр сосуда.
З А Д А Н И Е № 4
Что называют пульсовой волной?
A. Волну, распространяющуюся по кровеносным сосудам (артериям, венам и т.д.) при работе сердца.
B. Распространяющуюся по венам волну повышенного давления.
C. Распространяющуюся по аорте и артериям волну повышенного давления, вызванную выбросом крови из левого желудочка в период систолы.
D. Распространяющуюся по аорте и артериям волну, вызванную скоростью течения крови.
З А Д А Н И Е № 5
От каких параметров зависит скорость пульсовой волны?
A. Модуль упругости, плотность крови, толщина стенки сосуда, радиус сосуда.
B. Коэффициент вязкости, плотность крови, толщина стенки сосуда, радиус сосуда.
C. Градиент скорости, плотность крови, толщина стенки сосуда.
D. Модуль упругости, плотность крови, число Рейнольдса, радиус сосуда.
E. Коэффициент вязкости, площадь взаимодействующих слоев, толщина стенки сосуда, радиус сосуда.
З А Д А Н И Е № 6
Что называют кинематической вязкостью?
A. Отношение вязкости крови к вязкости воды при градиенте давления, равном единице.
B. Отношение динамической вязкости жидкости к плотности жидкости.
C. Отношение динамической вязкости жидкости к вязкости воды при одинаковой температуре.
D. Произведение числа Рейнольдса на скорость течения жидкости.
З А Д А Н И Е № 7
Выберите параметры, от которых зависит характер течения жидкости по сосудам.
A. Плотность жидкости, динамическая вязкость, скорость течения жидкости, радиус сосуда.
B. Плотность жидкости, длина сосуда, скорость течения жидкости, радиус сосуда.
C. Градиент давления, длина сосуда, скорость течения жидкости, радиус сосуда.
D. Гидравлическое сопротивление, длина сосуда, скорость течения жидкости, радиус сосуда.
E. Плотность жидкости, длина сосуда, разность давлений, радиус сосуда.
З А Д А Н И Е № 8
Какие значения скорости соответствуют скорости пульсовой волны в организме человека?
B. 6 м/с , 9 м/с.
C. 30 см/с , 20 м/с, 7 м/с.
З А Д А Н И Е № 9
Как изменится гидравлическое сопротивление при увеличении площади сечения трубы в 3 раза?
A. Увеличится в 1.72 раза.
B. Уменьшится в 3 раза.
C. Уменьшится в 4 раза.
D. Уменьшится в 9 раз.
E. Гидравлическое сопротивление не изменится.
З А Д А Н И Е № 10
Коэффициент вязкости для ньютоновских жидкостей зависит от :
A. Температуры, природы жидкости.
B. Скорости ее течения, температуры, природы жидкости.
C. Природы жидкости, скорости течения жидкости.
D. Площади взаимодействующих слоев, природы жидкости.
E. Площади взаимодействующих слоев, градиента скорости.
З А Д А Н И Е № 11
Сила внутреннего трения между двумя слоями жидкости, которые движутся с различными скоростями, зависит от природы жидкости, а также от:
Проводящая система сердца и ее автоматизм
• В норме возбуждение генерируется в синусовом узле. Под действием этих импульсов сердце сокращается с частотой 60-80 в минуту.
• Возбуждение из синусового узла достигает сначала атриовентрикулярного (АВ) узла, затем, спустя непродолжительное время, распространяется по ПГ, его правой и левой ножкам, называемым также правой и левой ножками пучка Тавары, и далее по волокнам Пуркинье, вызывая сокращение миокарда желудочков сердца (систолу желудочков).
• Если генерация возбуждения в синусовом узле нарушается, электрический импульс может генерироваться в АВ-узле или на уровне желудочков. В этом случае сердце сокращается реже, с частотой примерно 40-20 в мин.
Миокард представлен двумя типами мышечной ткани. Один тип - рабочий миокард, другой - специализированный.
Рабочий миокард обеспечивает собственно сокращения сердца, его насосную функцию.
Функции специализированного миокарда:
• обеспечение ритмической автоматической генерации возбуждения (автоматизм);
• проведение этого возбуждения.
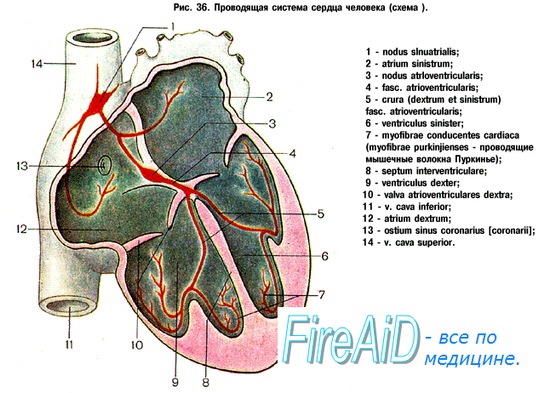
Специализированный миокард состоит из центра автоматизма, генерирующего возбуждение, и проводящей системы. В норме центром автоматизма является синусовый узел. Проводящая система охватывает предсердные проводящие пучки, АВ-узел, ПГ, правую и левую его ножки (или левый и правый пучки Тавары) и волокна Пуркинье.
1. Синусовый узел (узел Кис-Флака)
Синусовый узел располагается в стенке правого предсердия (ПП) между устьем верхней полой вены и ушком ПП, функционирует автономно и является центром автоматизма первого порядка. Возбуждение в норме генерируется в этом узле, и сердце здорового взрослого человека сокращается с частотой примерно 60-80 в минуту.
Возбуждение из синусового узла распространяется, с одной стороны, в левое предсердие (ЛП), с другой - по трем предсердным проводящим пучкам - в АВ-узел.
2. Атриовентрикулярный узел (узел Ашоффа-Тавары)
АВ-узлу присущи две важные функции. Одна из них состоит в задержке поступающего в него импульса возбуждения и дальнейшем проведении. Вторая функция заключается в генерировании возбуждения в случае, если функция автоматизма синусового узла оказывается по тем или иным причинам утраченной.
В этом случае АВ-узел выполняет роль центра автоматизма второго порядка, но сердце под влиянием генерируемых им импульсов сокращается с меньшей частотой, равной примерно 40-60 в минуту.
3. Пучок Гиса
Возбуждение из АВ-узла проводится в ПГ и далее в каудальном направлении. ПГ в норме является единственной мышечной структурой, которая связывает предсердия с желудочками.
Правая и левая ножки пучка Гиса. В стенке желудочков сердца проходят два проводящих пути - ЛНПГ и ПНПГ, или правый и левый пучки Тавары. Вскоре после начала ПГ от него отходит ЛН, которая в свою очередь разветвляется на переднюю и заднюю ветви, а затем ПН.
ЛНПГ (вместе с передней и задней его ветвями) располагается в левом желудочке (ЛЖ), а ПНПГ - в правом желудочке (ПЖ). Обе ножки ПГ следуют разобщенно, но вначале в направлении верхушки сердца, и затем разветвляются на тонкую сеть волокон Пуркинье, расположенную в субэндокардиальном слое желудочковой стенки.
В норме возбуждение, как уже говорилось ранее, генерируется в синусовом узле. Отсюда оно проводится в АВ-узел, ПГ, его левую и правую ножки и, наконец, достигает волокон Пуркинье. Это вызывает сокращение сердца, которое называется систолой.
Если процесс генерирования возбуждения в синусовом (центр автоматизма первого порядка) и АВ-узле нарушается, желудочки сердца все же сохраняют способность генерировать возбуждение за счет так называемых центров автоматизма третьего порядка. В этом случае желудочки сердца сокращаются с частотой, примерно равной только 20-40 в минуту.
Возникает опасность развития острой сердечной недостаточности, связанной с возможностью развития угрожающих жизни аритмий - желудочковой тахикардии, фибрилляции желудочков и асистолии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Не устану петь дифирамбы сердцу: это уникальный орган не только по выполняемым функциям, но и по особенностям строения. Знаете ли вы, что мышца сердца (миокард) очень необычная? Она не просто механически сокращается, как любая другая мышца в человеческом организме.
В толще миокарда находятся особые клетки проводящей системы, которые способны генерировать нервные заряды, преобразуя электрический импульс в механическое мышечное сокращение:
- Основной дирижёр этой сложной композиции - синусовый узел (он же водитель ритма I порядка), располагающийся в стенке правого предсердия. Именно он является электростанцией, которая воспроизводит заряды с частотой 60-90 в минуту, что и является нормальным (по частоте и регулярности) ритмом сердца. Далее нервные импульсы передаются в нижележащие отделы.
- От синусового узла нервный импульс бежит по трём магистралям в атриовентрикулярный узел. Он представляет собой своеобразный шлюз, обладающий избирательной пропускной способностью, и обеспечивает физиологическую задержку проведения зарядов, образованных в синусовом узле. Атриовентрикулярный узел способен генерировать нервные импульсы с частотой 40-60 в минуту (это водитель ритма II порядка).
- Далее следует пучок Гиса (водитель ритма III порядка) с правой и левой ножками, которые генерируют нервные импульсы с частотой 20-40 в минуту.
- Ну и самые крайние разветвления проводящей системы сердца – волокна Пуркинье, работающие с частотой 15-20 импульсов в минуту.
Особенностью работы проводящей системы сердца является то, что нормальная её работа регулируется синусовым узлом: нервные импульсы, "рождающиеся" в нём, распространяются сверху вниз, занимая все проводящие тракты, не оставляя никакого шанса другим водителям ритма успеть сгенерировать собственные нервные импульсы, подавляя их активность. Таким образом, если у пациента развивается аритмия, значит либо нарушается образование нервного импульса в синусовом узле, либо появляются так называемые эктопические (не из проводящей системы) очаги образования нервного импульса, либо нарушается проведение нервного импульса на различных участках проводящей системы (они же блокады).
Каковы ощущения у больного, страдающего нарушениями ритма?
Очень часто приходится слышать от пациента различные метафоры при описании своего состояния, когда они ощущают аритмию. Часто они говорят, что сердце "булькает", "переворачивается", "трепещет", "замирает", "трясётся, как холодец ", "бьётся, как птичка в клетке", "колотится" и многие другие. Помните слова из песни группы "Сплин"? "Моё сердце остановилось, моё сердце замерло. ". Саша Васильев пел об аритмии.
В разговоре с пациентом очень важно выяснять несколько факторов, которые помогут предположить характер аритмии и определить её потенциальную опасность для жизни. Итак, если вас беспокоит аритмия, попробуйте её охарактеризовать по следующим параметрам:
- Что провоцирует появление аритмии? Какова причина аритмии?
- Аритмия начинается приступообразно или постепенно, с периодом "разогрева"?
- Какая частота пульса при аритмии?
- Как долго аритмия сохраняется?
- Ощущаете ли вы во время аритмии боли в области сердца, одышку, головокружение, снижение артериального давления? Или может быть даже у вас развивается предобморочное состояние или вы кратковременно теряете сознание?
- Прекращается ли аритмия спонтанно? Или она купируется только после использования определённых лекарственных препаратов или при выполнении конкретных манипуляций?
- Как часто аритмия вас беспокоит? Есть ли периодичность её повторения?
Как вы уже поняли, аритмии можно классифицировать на приступообразные (непароксизмальные и пароксизмальные) и постоянные. Кроме того, аритмии могут быть с учащением (более 90 в минуту) или урежением (менее 60 в минуту) сердечного ритма.
Не нужно забывать, что изменение ритма сердца может быть нормальным. Например, синусовая тахикардия в ответ на эмоциональные переживания или выполняемую физическую нагрузку. И, наоборот, синусовая брадикардия во время сна под влиянием блуждающего нерва или у профессиональных спортсменов. Кроме того, не считается патологией наличие до 20 экстрасистол в час при выполнении суточного мониторирования ЭКГ.
Каковы причины развития аритмий?
Причины многообразны, но стандартизировать их можно на 2 большие группы, которые часто определяют тактику ведения пациента: различают органические (связанные с анатомическими дефектами строения сердца и сосудов) и функциональные (обусловленные изменением тонуса вегетативной нервной системы).
Среди органических причин основными являются ишемическая болезнь сердца и перенесённый инфаркт миокарда, кардиомиопатия, перенесённый миокардит, сердечная недостаточность с низкой фракцией выброса, гипертрофия левого желудочка (на фоне гипертонической болезни или клапанных пороков). Функциональные аритмии чаще встречаются у молодых пациентов и проявляются, как правило, синусовой тахикардией или синусовой (дыхательной) аритмией.
Кроме того, важно отдельно выделять так называемые каналопатии, или электрические болезни сердца, которые, как правило, являются врождёнными патологиями, при которых на биохимическом уровне изменяется нормальное содержание ионов и электролитов.
Разновидностей аритмий огромное количество. Несмотря на это их достаточно легко диагностировать. Нужно просто зарегистрировать ЭКГ. Как правило, тут могут возникать основные сложности: не всегда удаётся записать ЭКГ в тот момент, когда пациент ощущает аритмию.
Часто бывает так, что ЭКГ вне приступа аритмии абсолютно нормальная и неинформативна для диагностики характера нарушения ритма сердца. Своим пациентам я всегда рекомендую, вызвать бригаду скорой помощи или обратиться в ближайшее медицинское учреждение, где могли бы записать ЭКГ, пока пациент испытывает аритмические ощущения.
Но бывает и так, что аритмия сохраняется очень непродолжительное время, или ритм сердца нормализуется до приезда скорой помощи. В таких ситуациях необходимо рекомендовать пациенту выполнение холтеровского (суточного) мониторирования ЭКГ, при котором запись сердечного ритма производится на протяжении суток. Но и тут может ожидать подвох: при отсутствии ежедневной периодичности аритмии, мониторирование может быть неинформативным. Тогда необходимо проводить чреспищеводную электрокардиостимуляцию для активного провоцирования аритмии.
Лечение аритмии напрямую зависит от её характера и причин, вызвавших её.
- При органических аритмиях необходимо лечение основного заболевания. Например, у пациентов с перенесённым инфарктом миокарда появление желудочковых экстрасистол является неблагоприятным признаком и может быть связано с атеросклерозом коронарных артерий.
- При функциональных аритмиях бывает достаточно нормализации режима труда и отдыха.
- При аритмиях с редкой частотой пульса, которые сопровождаются плохим самочувствием (слабость, одышка, предобморочный состояния, головокружение, потеря сознания) показана имплантация электрокардиостимулятора.
- При аритмиях с высокой частотой пульса показано назначение таблетированных антиаритмических препаратов или, при их неэффективности, - выполнение радиочастотной аблации (лазерное прижигание) нарушения ритма сердца.
- Если аритмия носит жизнеугрожающий характер, то пациентам показана имплантация кардиовертера дефибриллятора.
- При некоторых аритмиях бывают эффективны так называемые вагусные пробы: задержка дыхания с натуживанием на высоте вдоха в течение 5-10 секунд, воспроизведение рвотного рефлекса надавливанием на корень языка пальцами, погружение лица в таз с ледяной водой ("рефлекс ныряния"). Но эти пробы не является способом лечения аритмий, а чаще служат помощниками в их диагностике.
Тема аритмии достаточно обширная. В каждом конкретном случае подход очень индивидуальный. Задача пациента – вовремя обратиться на консультацию к кардиологу.
Заботьтесь о своём здоровье, и тогда мелодия вашего сердца всегда будет ритмичной.
Мембранная природа автоматии сердца. Водитель ритма. Пейсмекер. Проводимость миокарда. Истинный водитель ритма. Латентный водитель ритма.
Возбудимость клеток проводящей системы и рабочего миокарда имеет ту же биоэлектрическую природу, что и в поперечно-полосатых мышцах. Наличие заряда на мембране здесь также обеспечивается разностью концентраций ионов калия и натрия возле ее внешней и внутренней поверхности и избирательной проницаемостью мембраны для этих ионов. В покое мембрана кардиомиоцитов проницаема для ионов калия и почти непроницаема для ионов натрия. В результате диффузии ионы калия выходят из клетки и создают положительный заряд на ее поверхности. Внутренняя сторона мембраны становится электроотрицательной по отношению к наружной.
В клетках атипического миокарда, обладающих автоматией, мембранный потенциал способен спонтанно уменьшаться до критического уровня, что приводит к генерации потенциала действия. В норме ритм сердечных сокращений задается всего несколькими наиболее возбудимыми клетками синоатриального узла, которые называются истинными водителями ритма, или пейсмекерными клетками. В этих клетках во время диастолы мембранный потенциал, достигнув максимального значения, соответствующего величине потенциала покоя (60—70 мВ), начинает постепенно снижаться. Этот процесс называют медленной спонтанной диастолической деполяризацией. Она продолжается до того момента, когда мембранный потенциал достигает критического уровня (40—50 мВ), после чего возникает потенциал действия.
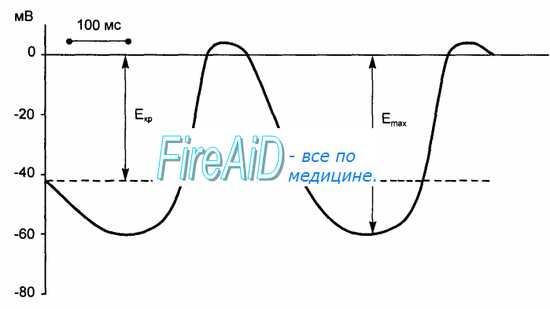
Рис. 9.6. Развитие потенциала действия истинного водителя ритма автоматии сердца. Во время диастолы спонтанная деполяризация уменьшает мембранный потенциал (Еmах) до критического уровня (Еkp) и вызывает потенциал действия.
Частота возбуждения пейсмекерных клеток у человека составляет в покое 70—80 в минуту при амплитуде потенциала действия 70—80 мВ. Во всех остальных клетках проводящей системы потенциал действия в норме возникает под влиянием возбуждения, приходящего из синоатриального узла. Такие клетки называют латентными водителями ритма. Потенциал действия в них возникает раньше, чем их собственная медленная спонтанная диастолическая деполяризация достигает критического уровня. Латентные водители ритма принимают на себя ведущую функцию только при условии разобщения с синоатриальным узлом. Частота спонтанной деполяризации таких клеток у человека составляет 30—40 в минуту (рис. 9.7).
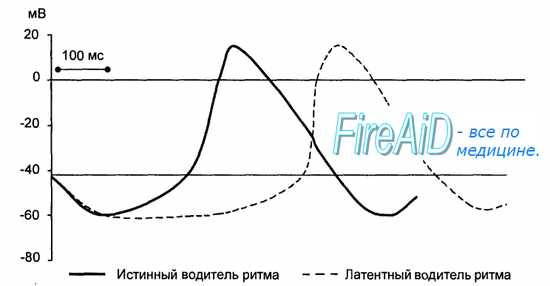
Рис. 9.7. Развитие потенциала действия истинного и латентного водителей ритма автоматии сердца. Скорость медленной диастолической деполяризации истинного водителя ритма больше, чем у латентного.
Спонтанная медленная диастолическая деполяризация обусловлена совокупностью ионных процессов, связанных с функциями плазматических мембран. Среди них ведущую роль играют медленное уменьшение калиевой и повышение натриевой и кальциевой проводимости мембраны во время диастолы, параллельно чему происходит падение активности электрогенного натриевого насоса. К началу диастолы проницаемость мембраны для калия на короткое время повышается, и мембранный потенциал покоя приближается к равновесному калиевому потенциалу, достигая максимального диастолического значения. Затем проницаемость мембраны для калия уменьшается, что и приводит к медленному снижению мембранного потенциала до критического уровня. Одновременное увеличение проницаемости мембраны для натрия и кальция приводит к поступлению этих ионов в клетку, что также способствует возникновению потенциала действия. Снижение активности электрогенного насоса дополнительно уменьшает выход натрия из клетки и, тем самым, облегчает деполяризацию мембраны и возникновение возбуждения.
- Вернуться в оглавление раздела "Физиология человека."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Распространение сердечного сокращения. Водитель ритма сердца
Пройдя до конечных волокон Пуркинье, импульс распространяется сначала на ближайшие сократительные волокна, а затем — по миокарду желудочков от клетки к клетке. Скорость распространения возбуждения в миокарде 0,3-0,5 м/сек, что составляет 1/6 часть скорости проведения в системе Пуркинье.
Мышца стенки желудочков представляет собой двойную спираль с тонкой фиброзной прослойкой между слоями миокардиальных волокон. Следовательно, возбуждение не может распространяться от внутренних (субэндокардиальных) к наружным (субэпикардиальным) мышечным волокнам прямым кратчайшим путем, а только по ходу спирали. На это также затрачивается 0,03 сек — примерно столько же времени, сколько тратится на распространение возбуждения вдоль всей системы Пуркинье желудочков. Таким образом, полное время проведения сердечного импульса по ножкам А-В пучка до всех без исключения кардиомиоцитов желудочков в норме составляет 0,06 сек.
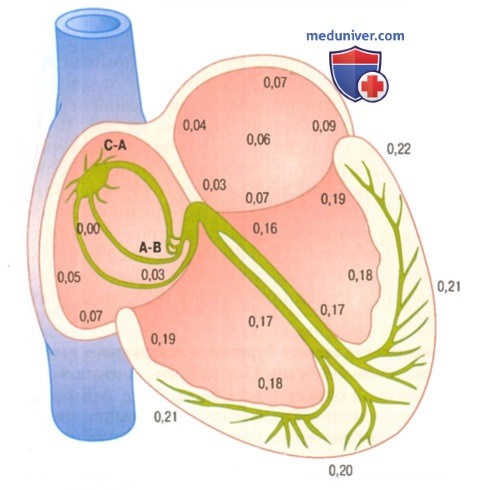
Проведение сердечного импульса по сердцу. Указано время появления импульса в различных участках миокарда (в долях секунды от начала генерации импульса в синоатриальном узле).
Представленный рисунок представляет общую картину распространения сердечного импульса в сердце человека. Числовые значения на рисунке показывают интервал времени (в долях секунды), который проходит от момента возникновения импульса в синусном узле до его появления в определенном участке сердечной мышцы. Обратите внимание, что по предсердиям импульс распространяется с большой скоростью. Затем происходит задержка проведения в области А-В узла (более чем на 0,1 сек), и только после этого импульс появляется в ножках А-В пучка. По волокнам Пуркинье импульс быстро распространяется на всю эндокардиальную поверхность желудочков и, медленно пройдя через толщу миокарда, оказывается на эпикардиальной поверхности желудочков.
Очень важно, чтобы студенты хорошо уяснили направление распространения сердечного импульса в сердце и точное время появления его в каждом отдельно взятом участке миокарда. Детальное знание этого процесса необходимо для понимания электрокардиографического метода.
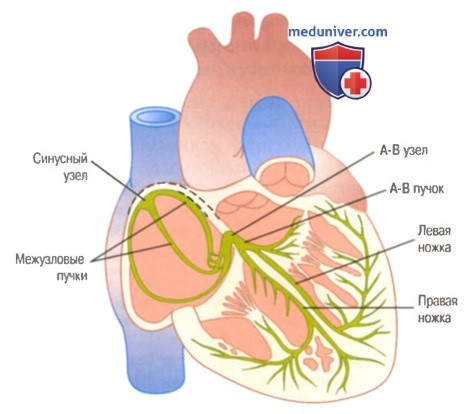
Синусный узел и система Пуркинье. Показаны также А-В узел, предсердные межузловые пучки, ножки А-В пучка.
Водитель ритма сердца
Обсуждая механизмы генерации и проведения сердечного импульса по сердцу, мы отметили, что в норме импульс возникает в синусном узле. Однако в некоторых случаях и другие структуры сердца могут проявить собственную способность к автоматии. Это, прежде всего, касается А-В узла и волокон Пуркинье.
Если клетки А-В узла не получают сигналов извне, они сами могут генерировать импульсы с частотой от 40 до 60 имп/мин. Частота генерации импульсов волокнами Пуркинье еще ниже: от 15 до 40 имп/мин. (Для сравнения напомним, что нормальный синусовый ритм в покое — 70-80 имп/мин.).
Мы вправе задать следующий вопрос: почему синусный узел контролирует ритм сердечных сокращений, а не другие центры автоматии? Дело в том, что клетки синусного узла генерируют потенциалы действия с большей частотой, чем клетки А-В узла или системы Пуркинье. Импульс, возникший в синусном узле, проводится к А-В узлу и волокнам Пуркинье и возбуждает их. Каждый следующий импульс возникает в синусном узле раньше, чем проявится собственная автоматия клеток А-В узла или волокон Пуркинье. Значит, возбуждение всех клеток проводящей системы сердца происходит только под действием импульса, поступившего из синусного узла, поэтому синусный узел контролирует частоту сердечных сокращений и является истинным водителем ритма сердца (или пейсмекером).
Читайте также:

